Вагинальный кандидоз — дифференцированный подход к терапии
Марина Поздеева о подборе лечения при вагинальном кандидозе
Вагинальный кандидоз (ВК) — распространенное заболевание, которое развивается у 70—75% женщин по крайней мере однажды в течение репродуктивного периода (по данным исследований под руководством Жерома Собеля, опубликованных в 1998 г, США). У 40—50% пациенток наблюдаются повторные случаи заболевания, а примерно 5% страдают от рецидивирующей инфекции (данные исследования 2004 г. на базе Колледжа медицины им.Альберта Энштейна, Бронкс, США).
Этиология ВК
Candida spp., возбудители вагинального кандидоза, — это условно-патогенные грибы, которые являются наиболее распространенной причиной грибковых инфекций у человека. Род Candida насчитывает около двадцати видов. Как правило, ВК ассоциируется с каким‑то одним видом Candida, но существует вероятность (2—5%) одновременного инфицирования двумя и более видами.
В России, США, Австралии и Европе у женщин с ВК чаще всего выявляется Candida albicans (76—89%). За ним следует C. glabrata (7—16%). Процент не-albicans Candida колеблется от 11 до 24%. Некоторые исследования показали тенденцию к увеличению частоты не-albicans кандидозов, однако недавняя работа ученых из США с участием девяноста тысяч образцов опровергла это утверждение: соотношение видов Candida, вызывающих ВК, с 2003 по 2007 год практически не изменялось.
Этиологически различные кандидозы клинически весьма схожи, однако нетипичные возбудители характеризуются устойчивостью к азоловым антимикотикам. Более других к азоловыми противогрибковым препаратам резистентны C. glabrata и C. krusei.
Досье КС
Марина Поздеева
провизор первой категории и заведующая аптекой. Автор многочисленных работ по фармакологии и фармакотерапии, город Днепропетровск.
Эти данные подчеркивают важность определения вида Candida spp. у женщин с высоким риском развития не-Сandida аlbicans-ассоциированного ВК с целью подбора эффективной терапии заболевания.
Факторы риска
У многих здоровых женщин ВК развивается спорадически. Тем не менее существуют факторы риска возникновения кандидоза. Среди поведенческих факторов это частые половые контакты и оральный секс, а также использование спермицидов.
Тесная одежда и нижнее белье обычно не провоцируют заболевания. Однако среди женщин с рецидивирующим ВК (РВК) ношение тесных колготок и ежедневных прокладок положительно ассоциировано с рецидивом.
К биологическим факторам риска ВК относятся:
- применение антибиотиков;
- неконтролируемый сахарный диабет;
- генетическая предрасположенность;
- высокий уровень половых гормонов;
- прием оральных контрацептивов, содержащих высокие дозы эстрогена;
- беременность.
Антибактериальные препараты способствуют снижению количества лакто- и бифидобактерий, сдвигу pH во влагалище и росту Candida spp.
Тетрациклины, цефалоспорины и ампициллин чаще других антибиотиков широкого спектра действия провоцируют развитие кандидоза.
Беременность — один из наиболее распространенных предрасполагающих факторов. Согласно исследованиям, у трети беременных развивается ВК. Высокий уровень половых гормонов способствует увеличению содержания гликогена во влагалище, который в свою очередь обеспечивает постоянный источник углерода, необходимый для роста грибов.
Кроме того, повышенная кислотность вагинальной флоры беременных может подавлять рост других микроорганизмов, которые естественным образом ингибируют Candida. Хотя начальное прикрепление клеток гриба происходит при более высоких значениях pH (6–7), кислая среда благоприятствует развитию мицелия.
В патогенезе вагинального кандидоза (ВК) выделяют две основные фазы: фазу адгезии, то есть прикрепления клеток гриба к эпителиальным клеткам, и мицелиальную фазу. Мицелиальная фаза начинается с момента проникновения Candida spp. в эпителиоциты. Растущий псевдомицелий грибов проникает в глубокие слои цервикального и вагинального эпителия.
Cаndida способны пенетрировать клетки, не нарушая целостности своей маннопротеиновой оболочки (это фибриллярное покрытие клеточной стенки гриба, участвующего в адгезионных процессах). В итоге Cаndida противостоит факторам защиты и выживает в макроорганизме.
Группы риска инфицирования не-albicans видами Candida включают:
- женщин с рецидивирующим ВК;
- ВИЧ-инфицированных женщин;
- женщин в возрасте старше 50 лет;
- женщин с неконтролируемым сахарным диабетом.
Во всех вышеперечисленных группах наиболее распространенным видом является С. glabrata.
Процент случаев заболевания не-albicans Сandida-ассоциированной инфекцией увеличивается с возрастом женщин.
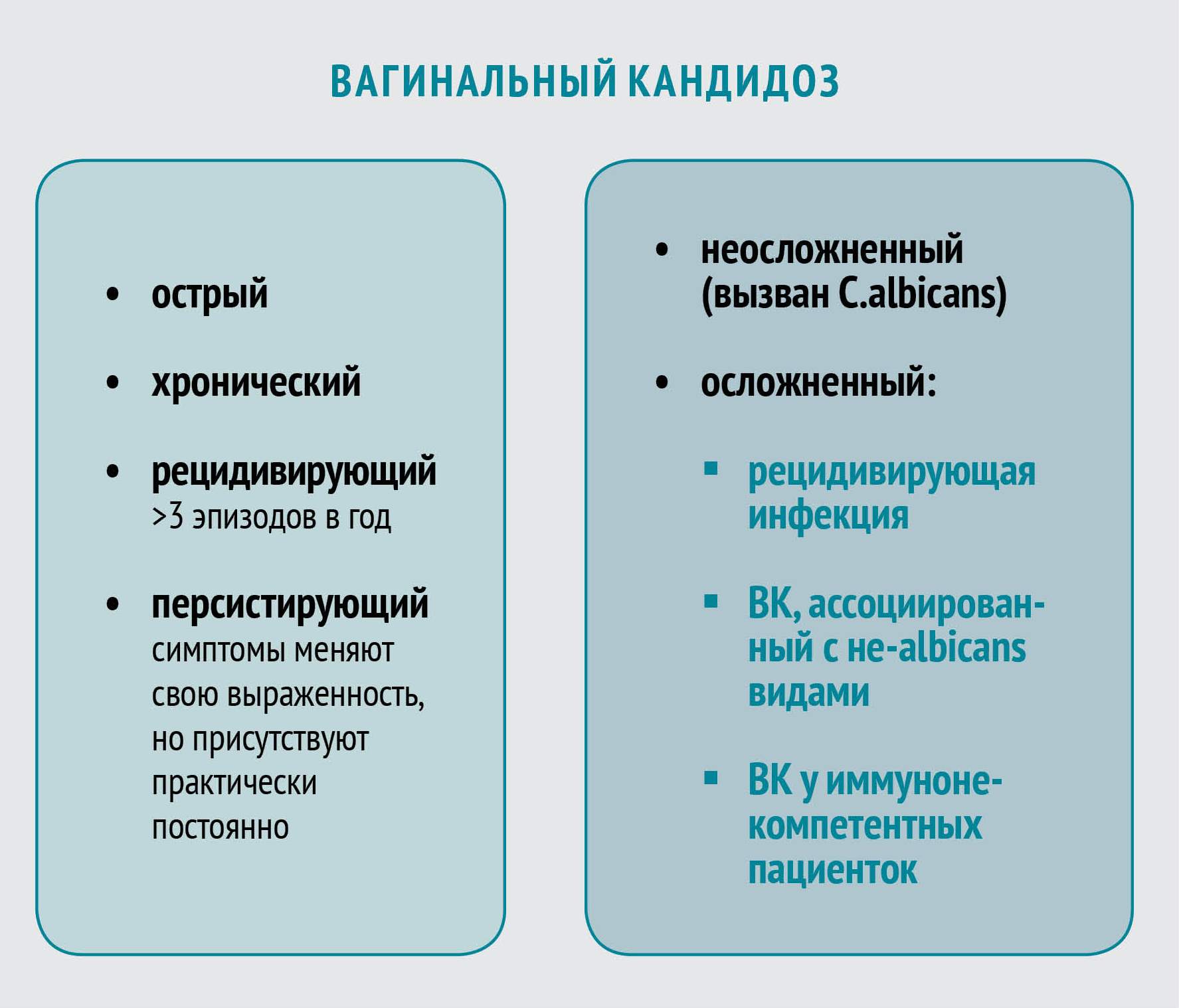
Особенности РВК
Большинство женщин с ВК быстро реагируют на терапию, однако в некоторых случаях может развиться рецидивирующая форма, которая характеризуется четырьмя и более эпизодами инфекции в год. Предрасполагающие факторы:
- неконтролируемый сахарный диабет;
- прием иммунодепрессантов;
- отклонения в местном вагинальном иммунитете слизистых оболочек;
- генетическая предрасположенность.
Исследования доказали, что у пациенток с РВК регистрируется более высокая частота специфических генных полиморфизмов по сравнению с контрольной группой. Кроме того, у этих пациенток обнаруживаются определенные антигены системы Льюис в крови.
Периодический ВК может быть также связан со снижением в естественных условиях концентрации манноз-связывающего лектина. Последний, связываясь с сахарами на поверхности клетки Candida, запускает путь активации системы комплемента и приводит к гибели гриба с помощью комплемент-опосредованного фагоцитоза.
При данном заболевании также фиксируется повышенная концентрация интерлейкина-4, что тормозит местные защитные механизмы.
Система антигенов Льюис зависит от группы генов, которые экспрессируются в железистом эпителии. Антигены Льюис, в отличие от эритроцитарных антигенов, являются компонентами экзокринных эпителиальных выделений, в том числе и влагалищных.
Роль полового пути передачи остается недоказанной. Тем не менее большинство исследований говорит о необходимости лечения половых партнеров. Так, эксперимент доктора Горовитц, Великобритания, продемонстрировал наличие видов Candida в эякуляте мужчин, партнерши которых страдали РВК.
Однако тот же Горовитц провел еще одно исследование, где изучались результаты терапии у 54 женщин, разделенных на две группы. Партнеров из первой группы подвергали противогрибковой терапии, а из второй — нет. Существенных различий в скорости наступления рецидива у женщин этих групп обнаружено не было.
Рецидивы могут быть вызваны и другими видами Candida, которые не являются в равной степени чувствительными к терапии препаратами первой линии.
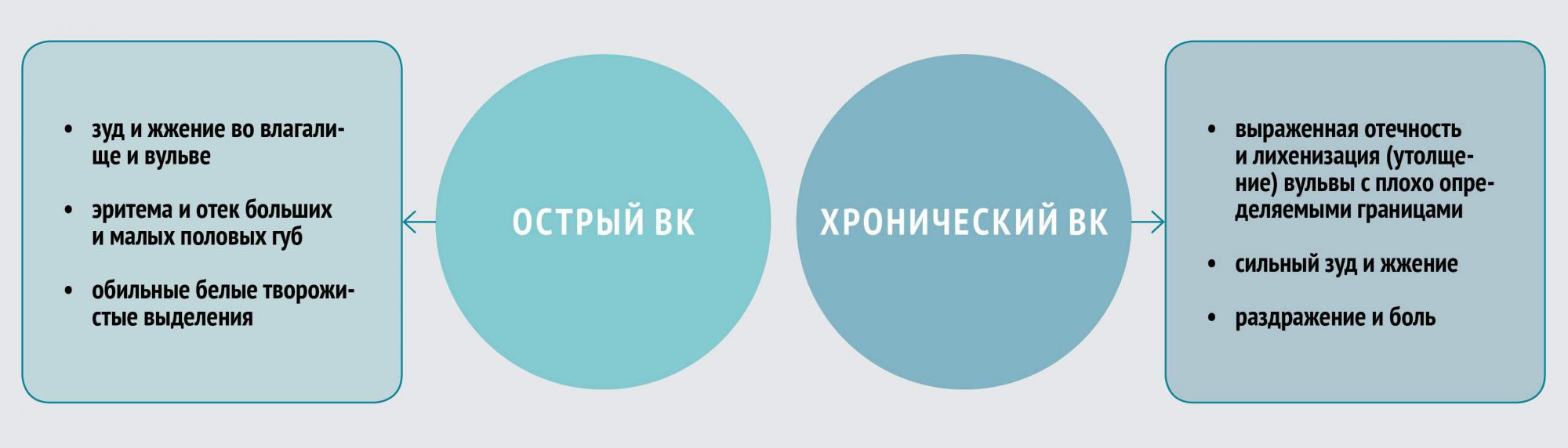
Клиника ВК
Клинические симптомы ВК неспецифичны и могут быть связаны с другими вагинальными заболеваниями, в том числе бактериальным вагинозом, трихомониазом, хламидиозом, гонореей. Отличительной чертой симптоматики являются зуд и жжение. В некоторых случаях возможно развитие диспареунии (болезненности при половом акте) и дизурии.
Исследования in vivo показали, что противогрибковые препараты имидазола (миконазол и клотримазол) менее эффективны в лечении не-albicans видов Candida. Так, C. tropicalis и C. glabrata в 10 раз менее чувствительны к миконазолу, чем C. albicans.
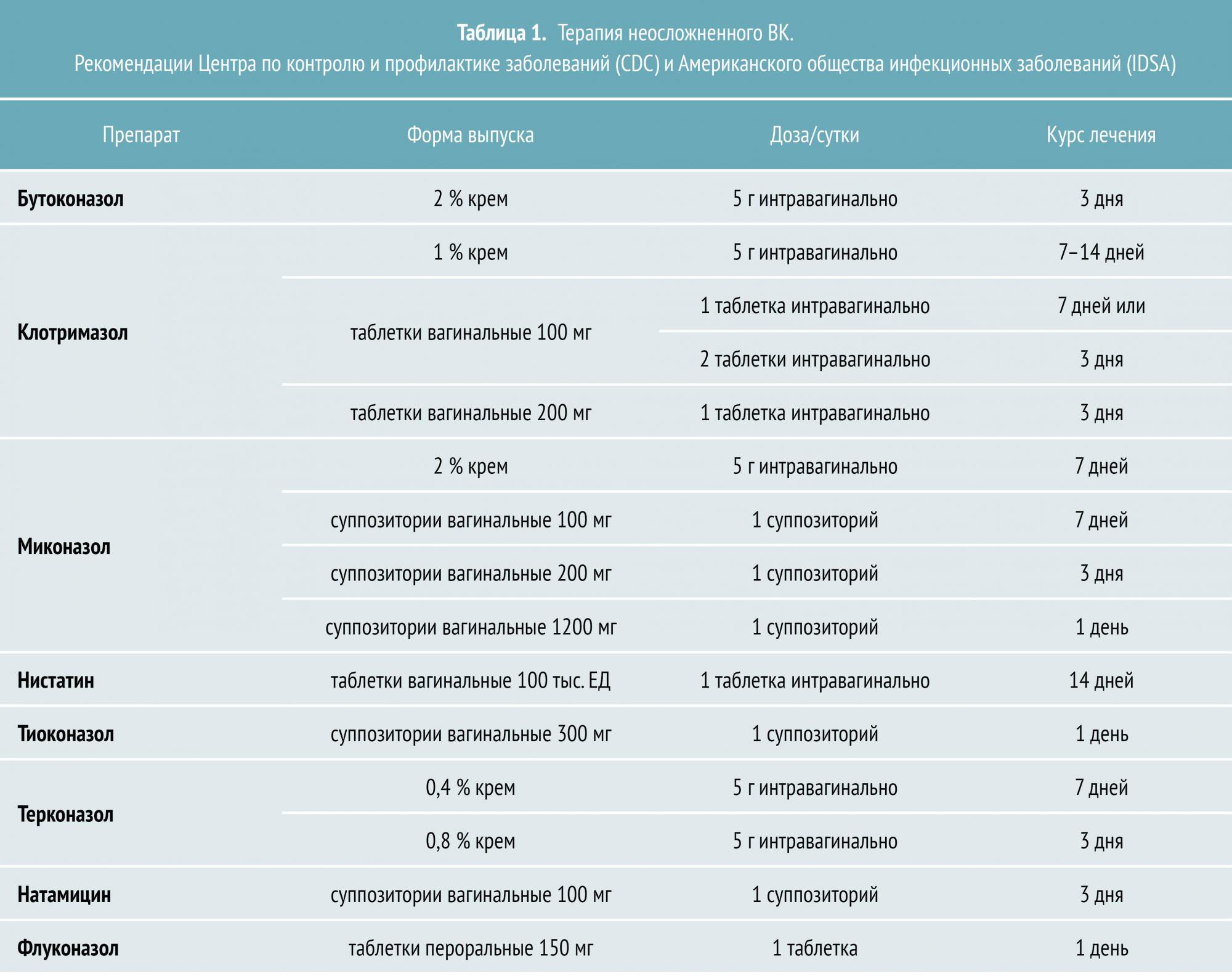
Лечение неосложненного ВК
Неосложненный ВК вызывается штаммами C. albicans, большинство из которых демонстрируют чувствительность к азоловым противогрибковым препаратам. Лечение неосложненного заболевания приводит к положительному результату в 90% случаев даже при назначении однократной дозы пероральных или короткого курса местных антимикотиков. На выбор можно использовать несколько топических азоловых препаратов с приблизительно одинаковой эффективностью.
Эмпирическое назначение антимикотиков при этой форме заболевания совершенно оправданно. Более того, зачастую выбор лечения основывается на индивидуальных предпочтениях пациентки.
Клеточная стенка Candida представляет собой комплексный гликопротеин, который зависит от постоянного синтеза эргостерола. Соединения азола, которые являются действующими веществами азоловых противогрибковых препаратов, блокируют выработку эргостерола, позволяя топическим антимикотикам оказывать эффект в 80—90% случаев.
Азоловые препараты, которые подразделяются на производные имидазола и триазола, являются самой многочисленной и эффективной группой противогрибковых средств. К азоловым антимикотикам относятся как системные препараты (кетоконазол, флуконазол, итраконазол), так и местные (бифоназол, клотримазол, изоконазол, эконазол и другие).
В сравнительных испытаниях 10—14‑дневных курсов терапии азолами и нистатином была выявлена преимущественная эффективность первых (80—95 % микологического излечения по сравнению с 70—80 % в группе нистатина). Кроме того, азолы доказали эффективность даже при лечении короткими курсами.
Терапия ВК у беременных женщин предусматривает применение местных противогрибковых препаратов. К числу безопасных топических антимикотиков относятся миконазол и клотримазол, рекомендуемый курс лечения — семь дней. Кроме того, при беременности назначают полиеновый антибиотик натамицин. Стандартная схема противогрибковой терапии местными формами натамицина рассчитана на применение в течение трех дней. При необходимости курс может быть увеличен вдвое.
Лечение осложненного РВК
Оптимальный курс лечения осложненного ВК до сих пор точно не определен. Некоторые исследования показали эффективность противогрибковой супрессивной терапии в течение нескольких месяцев.
Препаратом выбора при РВК является пероральный флуконазол. При тяжелом рецидивирующем ВК флуконазол применяют по схеме 150 мг (три дозы) каждые 72 часа в течение девяти дней, после чего лечение продолжают по 150 мг в неделю на протяжении длительного времени. Такой режим противогрибковой терапии значительно снижает вероятность рецидивов по сравнению с тремя дозами флуконазола без поддерживающего лечения.
Долгосрочная супрессивная терапия пероральным флуконазолом отличается удобством и хорошей переносимостью по сравнению с другими антимикотиками. Как показали исследования, эффективность супрессивной схемы лечения РВК достигает 90%. Вопреки ожиданиям, у больных, длительно принимающих флуконазол, не подтвердилось развитие резистентности к C.albicans или суперинфекции не-albicans видами. Тем не менее пациенткам с упорной инфекцией рекомендуется проводить идентификацию возбудителя.
В качестве препаратов для супрессивной терапии могут применяться иные пероральные средства, которые доказали эффективность в лечении РВК. В качестве альтернативных схем лечения назначают:
- кетоконазол по 100 мг в сутки (из‑за гепатотоксичности перорального кетоконазола предпочтение обычно отдают другим препаратам);
- итраконазол по 200 мг два раза в день в течение одного дня каждого месяца;
- клотримазол вагинальные свечи.

Женщинам, предпочитающим местное лечение, клотримазол рекомендуется в дозировке 500 мг в неделю или 200 мг дважды в неделю. Также допустимо применение других местных противогрибковых препаратов, при этом практически не имеет значения, какое действующее вещество используется.
У пациенток с РВК, которым не проводится поддерживающая терапия, вероятность рецидива в течение шести месяцев после успешного лечения очередного эпизода заболевания составляет 70%. Риск рецидива у женщин, принимающих антимикотики в качестве супрессивного лечения, составляет 40—50% в течение одного года после прекращения приема препаратов.
Лечение РВК, вызванного не-albicans видами Candida
Не-albicans виды весьма умеренно отвечают на терапию азоловыми антимикотиками. Поэтому схему лечения в таких случаях подбирают индивидуально, основываясь на степени тяжести заболевания и реакции на препараты.
В течение многих десятилетий для лечения РВК местно использовалась борная кислота. Однако препараты борной кислоты могут всасываться через слизистую оболочку влагалища в кровь и оказывать токсическое действие. Во избежание всасывания вагинальные средства на основе борной кислоты выпускают в желатиновых капсулах. Рекомендуемая схема лечения — одна капсула 600 мг в сутки в течение двух недель.
Готовой лекарственной формы в России нет, но капсулы могут готовить в аптеках ex tempore. Согласно исследованиям, лечение вагинальными капсулами с борной кислотой эффективно в 70% случаев РВК, ассоциированного с C. glabrata.
Альтернативой токсичной борной кислоте являются суппозитории с амфотерицином В. Антибиотик проникает через клеточную мембрану гриба и, связываясь с эргостеролом, разрушает клеточную стенку. Курс лечения составляет 50 мг на ночь per os в течение двух недель. Такая схема терапии успешна у 70% пациенток, страдающих заболеванием, вызванным не-albicans видами, не поддающимися азоловой терапии, особенно C. glabrata.
Активность по отношению к не-albicans видам Candida доказали и местные препараты для вагинального применения, содержащие 17% флуцитозина. Клетки гриба поглощают флуцитозин, после чего он дезаминируется и превращается в 5‑фторурацил, который встраивается в ДНК Candida вместо урацила. В результате нарушается синтез белка и клетка погибает. Возможна также комбинация 17% крема флуцитозина и 3% крема амфотерицина В. Средняя продолжительность лечения флуцитозином должна быть не меньше двух недель. Особенность препарата — его высокая стоимость.
Альтернативные методы лечения РВК
В некоторых случаях пациентки прибегают к применению пробиотиков, большинство из которых содержат лактобактерии. Предполагается, что лактобактерии способны ингибировать или уменьшать рост Candida во влагалище. Однако единого мнения специалистов по этому поводу пока нет. Действительно, часть клинических исследований подтверждает эффективность пробиотиков при ВК. В то же время другие эксперименты полностью опровергают эти данные.
Так, недавно было опубликовано рандомизированное исследование с участием двух групп женщин с РВК. Пациенткам первой группы в схему лечения включали вагинальные пробиотики, а участницы второй подвергались монотерапии итраконазолом. Исследование показало, что исход терапии в течение месяца был одинаково положительным в двух группах.
Учитывая безопасность применения пробиотиков, право включения этих препаратов в схему лечения РВК имеет и врач, и пациентка.
117723 просмотров
Поделиться ссылкой с друзьями ВКонтакте Одноклассники
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.

 Катрен Стиль
Катрен Стиль

зарегистрированным пользователям