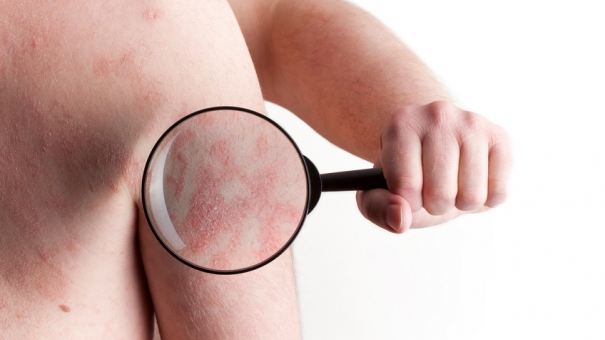
Псориаз - незаразный лишай
Чешуйчатый лишай, или псориаз, — заболевание, которое мучает пациентов на протяжении всей жизни. Оно может «отпускать» на многие годы, а потом возвращаться с новой силой. Сегодня мы подробно расскажем о заболевании и принципах терапии.
Псориаз — хронический дерматоз мультифакториальной природы, одно из наиболее тяжелых заболеваний кожи. По данным эпидемиологических исследований, псориазом страдает от 0,6 до 5 % населения, причем чаще женщины, чем мужчины. Заболевание манифестирует примерно в возрасте 28 лет и длится на протяжении всей жизни [1]. При этом у одних больных обострение происходит в осенне-зимний период, у других — в летний, а у третьих высыпания могут появляться в любое время года. Обеспечение надлежащего контроля за псориазом и улучшение качества жизни пациентов остается важнейшим вопросом современной дерматологии.
Этиология заболевания
Для этого нарушения характерна гиперпролиферация кератиноцитов эпидермиса с укорочением жизненного цикла эпидермальных клеток. Точные причины возникновения псориаза неизвестны. Предположительно, в патологическом процессе играют роль экологические, генетические и иммунологические факторы.
Факторы окружающей среды
Триггерами обострения кожного заболевания псориаз может выступать множество факторов, в том числе воздействие холода, травмы, применение некоторых лекарственных препаратов (например, йодидов, ацетилсалициловой кислоты, препаратов лития, бета-блокаторов), отмена кортикостероидов, инфекционные процессы, в том числе стрептококковые и стафилококковые.
Кроме того, в манифестации псориаза выявлена роль и солнечного света, повышенной температуры воздуха, беременности. Усугубить течение псориаза может и стресс. Так, некоторые авторы предполагают, что псориаз тесно связан со стрессовыми расстройствами, о чем, по их мнению, говорят повышенные концентрации нейромедиаторов в псориатических бляшках [2]. В некоторых случаях псориаз обостряется по неизвестной причине, которую нельзя объяснить действием традиционных псориатических триггеров.
Генетические факторы
Несомненно, важную роль в развитии псориаза играет наследственный фактор, в частности, наличие определенных хромосомных локусов в системе HLA (Human Leukocytes Antigens) [3]. Геномный анализ позволил дифференцировать 9 различных генных локусов, которые получили название «гены предрасположенности к псориазу» (PSORS, psoriasis susceptibility genes). Они были пронумерованы от 1 до 9: PSORS-1, PSORS-2 и т. д.
Основным геном, определяющим наследственную приверженность к развитию псориаза, считается PSORS-1, находящийся на 6‑й хромосоме. Три гена в локусе PSORS-1 ассоциированы с развитием псориаза, и одним из самых часто встречающихся является аллельный вариант антигена лейкоцитов человека HLA-Cw6. При данном аллеле часто имеют место семейный псориатический анамнез, ранний дебют заболевания, а также псориатический артрит.
Еще один фактор, связанный с псориазом, — ожирение, в развитии которого также имеет значение наследственная предрасположенность. Точно установлено, что с увеличением массы тела течение псориаза обостряется, а со снижением наступает ремиссия.
Иммунологические факторы
Псориаз — аутоиммунное заболевание. Патология непосредственно связана с избыточной активностью Т-клеток. Исследования также демонстрируют повышение уровня провоспалительного цитокина фактора некроза опухоли ФНО-альфа у больных псориазом.
Пятнистый псориаз (самая распространенная форма) часто развивается после определенных иммунологически важных событий, таких как стрептококковый фарингит, отмена стероидной терапии, а также применение противомалярийных препаратов.
Патофизиология псориаза
Патогенез псориаза до конца не изучен. Известно, что после воздействия триггеров (а у некоторых больных и без них) в дерму и эпидермис направляется большое число лейкоцитов. В первую очередь эпидермис инфильтрируется множеством активированных Т-клеток, которые, предположительно, способны индуцировать пролиферацию кератиноцитов. В пользу этой теории свидетельствуют данные гистологических исследований и иммуногистохимического окрашивания псориатических бляшек. Американские ученые подсчитали, что у пациента с поражением 20 % поверхности тела в крови циркулирует 8 миллиардов Т-клеток, в то время как в дерме и эпидермисе псориатических бляшек их число достигает 20 миллиардов [4].
В конечном счете развивается нерегулируемый воспалительный процесс, который сопровождается выбросом большого количества различных цитокинов. Среди них ФНО-альфа, интерферон-гамма, интерлейкин-12 и другие. Многие из клинических проявлений псориаза ассоциированы именно с высоким уровнем цитокинов. Интересно, что повышенное содержание ФНО-альфа коррелирует со вспышками псориаза, что и легло в основу фармакотерапии.
Дальнейшая поддержка гиперактивности Т-клеток и выброс провоспалительных медиаторов играют главную роль в патогенезе псориаза [5].
В пораженных участках кожи вследствие расширения поверхностных кровеносных сосудов развивается эпидермальная гиперплазия, которая приводит к укорочению жизненного цикла клеток (с 23 дней до 3–5 дней) и патологическому созреванию клеток.
Клетки эпидермиса, которые в норме теряют ядра, из‑за изменений клеточного цикла сохраняют их — развивается паракератоз. В дополнение к нему пораженные клетки не высвобождают адекватное количество липидов, которые необходимы для формирования «цементной» спайки между кератиноцитами. На фоне недостаточности липидов формируется неплотный роговой слой, что приводит к шелушению с отслаиванием серебристых чешуек.
Симптомы псориаза
Классические признаки псориаза:
- псориатические высыпания на коже;
- внезапное появление чешуйчатых участков покраснения;
- боль (особенно на участках псориатической эритродермии);
- зуд (особенно при эруптивном, каплевидном псориазе);
- боль в суставах без видимых изменений на коже;
- длительно существующая сыпь после недавно появившейся боли в суставах.
Псориатические папулезные (узелковые) высыпания могут иметь различный размер (от 1–2 мм в диаметре до крупных очагов, образующихся при слиянии мелких элементов). Они окрашены в ярко-розовый или насыщенно-красный цвет, четко ограниченны и покрыты серебристыми чешуйками, которые легко отслаиваются. Этот симптом называют феноменом «стеаринового пятна» — первым из так называемой псориатической триады.
Второй феномен — симптом псориатической пленки, проявляется в виде блестящей «пленочной» поверхности, которая появляется после отслаивания чешуек.
Третий феномен носит название «кровяной росы» (точечного кровотечения), или симптома Ауспитца. При полном соскабливании чешуек и псориатической пленки из папулы появляются точечные кровотечения.
Следует отметить, что в начале заболевания сыпь чаще всего носит ограниченный характер и представлена небольшими участками поражений. Как правило, она локализуется на волосистой части головы, разгибательной поверхности коленных и локтевых суставов, в районе поясницы, крестца. По мере прогрессирования псориаза размеры высыпаний увеличиваются, и в тяжелых случаях сыпь может поражать всю поверхность тела.
У 10 % больных псориазом регистрируются глазные симптомы заболевания, чаще всего — покраснение и слезотечение вследствие конъюнктивита или блефарита [2].
В 30–40 % случаев на фоне псориаза развивается псориатический артрит [1]. Он может вызвать скованность в суставах, боль, отечность. Чаще всего поражаются периферические суставы: пальцы рук, ног, запястья, колени и лодыжки.
Для псориаза характерно длительное течение с ремиссиями и обострениями, которые могут провоцироваться триггерами.
Стадии псориаза
Выделяют три клинические стадии заболевания.
Прогрессирующая стадия характеризуется высыпанием на коже мелких ярко-розовых узелков, склонных к росту и образованию псориатических бляшек. Во время прогрессирующей стадии регистрируется характерный симптом псориаза — феномен Кебнера, или симптом изоморфной реакции: на месте царапин или других повреждений кожного покрова появляются классические псориатические папулы.
Стационарная стадия проявляется не столь выраженно, как прогрессирующая. Новые элементы сыпи не формируются, а уже имеющиеся папулы бледнеют и прекращают расти.
Регрессирующая стадия характеризуется улучшением состояния: уплощением псориатических бляшек, уменьшением шелушения и инфильтрации.
В тяжелых случаях псориаз может привести к развитию осложнений, среди которых вторичные инфекции, повышение риска развития лимфомы, в частности, Т-клеточной злокачественной лимфомы кожи, а также сердечно-сосудистых заболеваний, в том числе ишемической болезни сердца, псориатического артрита и пролапса митрального клапана.
Виды псориаза
Простой, удобной и общепризнанной классификации псориаза не существует, однако в зависимости от клинических симптомов и локализации традиционно выделяют несколько типов заболевания.
Виды псориаза
Таблица 1.
| Вид | Описание |
| Бляшечный, или обыкновенный псориаз | ярко-розовые узелки, покрытые серебристыми чешуйками |
| Экссудативный псориаз |
|
| Пятнистый псориаз | эритематозные пятна со слабовыраженной инфильтрацией и обильным шелушением |
| Себорейный псориаз | эритематозно-пустулезные элементы с обильным шелушением локализуются в основном на волосистой части головы, носогубных и носощечных складках, за ушными раковинами, на груди и между лопатками |
Артропатический псориаз | поражение кожи и суставов |
| Пустулезный псориаз | поражается большая поверхность тела, иногда в процесс вовлекаются ладони, подошвы и другие участки |
| Генерализованный пустулезный псориаз | на фоне пустулезного псориаза происходит ухудшение общего состояния, интоксикация (с лихорадкой, изменениями картины крови) |
| Ограниченный пустулезный псориаз | небольшие участки пустулезных высыпаний на отечном эритематозном фоне, часто на ладонях и подошвах |
| Псориатическая эритродермия |
|
| Псориаз складок | бляшки локализуются в подмышечных впадинах, в промежности, под молочными железами и т. д. |
| Псориаз ладоней и стоп |
|
| Псориаз ногтей |
|
Диагностика псориаза
Как правило, диагноз устанавливается на основании типичной клинической картины. Чтобы исключить грибковую инфекцию, особенно при поражении стоп или кистей рук, может потребоваться микроскопическое исследование проб кожи на присутствие клеток грибов.
Дифференцирование псориатического и ревматоидного артрита проводят с помощью методов лабораторной диагностики.
Лабораторные исследования
| Тест | Псориатический артрит | Ревматоидный артрит |
| Ревматоидный фактор | норма | повышенный |
| СОЭ | норма (за исключением случаев гнойно-воспалительного процесса) | повышенный |
| Мочевая кислота | может быть повышенным, особенно при пустулезном псориазе | норма |
Эффективное лечение псориаза - лекарства и терапия
Как лечить псориаз? Терапия может включать в себя применение лекарственных средств, светолечение, контроль стресса, климатотерапию, а также использование вспомогательных косметических средств (увлажнителей, косметических средств с салициловой кислотой и т. д.).
Ведущие эксперты в области дерматологии со всего мира в 2013 году выпустили Консенсус [5], в котором изложены основные меры по оптимизации лечения псориаза средней и тяжелой степени.
Рекомендации Консенсуса по лечению псориаза, 2013 год
Таблица 2.
| Метотрексат можно использовать до тех пор, пока он остается эффективным и хорошо переносимым |
| Циклоспорин, как правило, применяется с перерывами для индукции клинического ответа одним или несколькими курсами в течение 3–6 месяцев |
| Переход от традиционной системной терапии к биологическим средствам может быть сделан резко или постепенно, если потребуется |
| Комбинированная терапия может быть полезной |
| Рекомендуется непрерывная терапия для пациентов, получающих биологические препараты |
Самые простые рекомендации по лечению псориаза кожи включают ежедневное пребывание на солнце, морские купания, применение местных увлажняющих средств. В качестве увлажнителей (эмолентов) может выступать самый обычный вазелин. Ежедневная обработка пораженных участков увлажнителем — недорогое и результативное дополнение к лечению псориаза. Применение увлажнителей сразу после приема ванны или душа позволяет свести к минимуму зуд и раздражение. Секция 3‑го руководства Американской академии дерматологии (AAD) по ведению пациентов с псориазом и псориатическим артритом рекомендует использовать увлажняющие средства в комбинированной терапии псориаза при обширных поражениях или устойчивых к лечению формах заболевания [6].
Безрецептурные битуминозные препараты на основе нафталанской нефти доступны и имеют терапевтический успех, особенно при использовании в сочетании с местными кортикостероидами. Препараты этой группы оказывают противовоспалительное, противозудное, рассасывающее и обезболивающее действие.
Также могут быть эффективными местные средства с салициловой кислотой, фенольными соединениями и кальципотриолом (аналогом витамина D). Системные кортикостероиды, как правило, неэффективны, более того, после их отмены течение заболевания может усугубиться.
Пероральные аналоги витамина D тормозят пролиферацию кератиноцитов и нормализуют их дифференцировку. Они применяются у больных с поражениями, резистентными к местной терапии, или при локализации на лице и открытых участках тела.
Комбинированная терапия аналогом витамина D и местным кортикостероидом значительно более эффективна, чем монотерапия каким‑либо одним из этих средств [7].
Полезным в лечении псориаза может быть ультрафиолетовое излучение. Чаще всего используется ультрафиолетовая терапия в комбинации с псораленами (ПУВА-терапия). Псоралены представляют собой фотосенсибилизаторы, которые наносятся до начала ультрафиолетового облучения. Раздел 5 Руководства Американской академии дерматологии (AAD) дает самую высокую оценку эффективности ПУВА-терапии и ее комбинации с другими местными препаратами [8]. ПУВА-терапия, согласно рекомендациям AAD, может привести к длительной ремиссии псориаза, однако ее длительное применение способствует увеличению риска развития плоскоклеточного рака [9]. Проспективное исследование с участием 1380 пациентов (2012 год) показало сильную корреляцию между интенсивностью ПУВА-терапии и риском развития одного или более видов плоскоклеточного рака независимо от национальности пациента [10].
Узкополосная ультрафиолетовая терапия также считается достаточно эффективным методом лечения псориаза и рекомендуется в руководствах AAD, хотя она и менее эффективна, чем ПУВА [9].
Ретиноиды, метотрексат, циклоспорин, азатиоприн могут быть использованы при тяжелом течении псориаза. Следует учитывать, что ретиноиды вызывают сухость глаз, блефарит, помутнение роговицы, катаракту и снижение ночного видения [11]. Кроме того, метотрексат, ретиноиды и циклоспорин могут ассоциироваться с ЖК-непереносимостью, поражением печени, подавлением активности костного мозга и другими тяжелыми побочными эффектами.
Системные ретиноиды могут негативно влиять на заживление ран, что следует учитывать при плановых хирургических вмешательствах. Из-за выраженного тератогенного действия после их применения в течение трех лет необходимо тщательно предохраняться от беременности.
В лечении тяжелых форм псориаза доказали эффективность иммунодепрессанты инфликсимаб, этанерцепт, адалимумаб.
Лекарственные препараты от псориаза, особенности действия, международные, торговые названия, форма выпуска
Таблица 3.
| Группа | Свойства при псориазе | Международное название | Торговое название | Форма выпуска |
| Местные кортикостероиды | уменьшают выраженность псориатических бляшек, воспаления | триамцинолон | Фторокорт | мазь для наружн. прим. 0,1 % |
| бетаметазон | Белодерм | мазь, крем для наружн. прим. 0,05 % | ||
| Акридерм | ||||
| Белодерм Экспресс | спрей для наружн. прим. 0,05 % | |||
| Аналоги витамина D | ингибируют пролиферацию эпидермиса, способствуют дифференциации кератиноцитов, оказывают иммунодепрессивное действие на лимфоидные клетки | кальцитриол | Остеотриол | капс. 0,25 мкг, 0,5 мкг |
| Рокальтрол | ||||
| кальципотриол | Гленриаз | мазь для наружн. прим. 0,005 % | ||
| Дайвонекс | мазь, крем, раствор для наружн. прим. 0,005% | |||
| Антисептики и дезинфицирующие препараты | оказывают антисептическое, смягчающее, рассасывающее и обезболивающее действие | нафталанская нефть | Нафтадерм | линимент 10 % |
| Антиметаболиты | ингибируют рост и пролиферацию клеток | метотрексат | Метотрексат | табл. 2,5 мг, 5 мг, 10 мг |
| Иммунодепрессивные средства | регулируют ключевые факторы, ответственные за воспалительный процесс | такролимус | Протопик | мазь для наружн. прим. 0,03 %, 0,1 % |
| циклоспорин | Циклоспорин | капс. 25 мг, 50 мг, 100 мг | ||
| устекинумаб | Стелара | раствор для подкожн. введ. 45 мг/0,5 мл | ||
| Иммунодепрессанты, ингибиторы ФНО-альфа | блокируют ФНО-альфа, снижая его активность, ингибируют синтез ИЛ-1, ИЛ-6, ИЛ-8, металлопротеиназ и других индукторов воспаления | инфликсимаб | Ремикейд | лиофилизат для пригот. р-ра для инфузий 100 мг |
| Фламмэгис | ||||
| этанерцепт | Энбрел | лиофилиз. для пригот. р-ра для подкожн. введ. 10 мг; р-р для подкожн. введ. 50 мг/мл | ||
| адалимумаб | Хумира | раствор для подкожн. введ. 40 мг/0,8 мл | ||
| Ретиноиды | нормализуют процессы обновления, дифференциации и ороговения клеток кожи | ацитретин | Неотигазон | капс. 10 мг, 25 мг |
| Псоралены | способствуют повышению содержания меланина в коже | метоксален | Оксорален | капс. 10 мг |
1 октября 2016
Текст: Марина Поздеева
Фото: www.istockphoto.com/PAULandLARA
Выпуск: №153, октябрь 2016 Врач49439 просмотров
49439 просмотров
Поделиться ссылкой с друзьями ВКонтакте Одноклассники
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.

 Катрен Стиль
Катрен Стиль
зарегистрированным пользователям