
Острый пиелонефрит: этиотропная терапия
Марина Поздеева об этиологии, патогенезе и лечении острого пиелонефрита
Досье КС
Марина Поздеева
провизор первой категории и заведующая аптекой. Автор многочисленных работ по фармакологии и фармакотерапии
Острый пиелонефрит (ОП) — опасное и распространенное заболевание, которое ежегодно развивается у 250 тысяч человек и является причиной сотни тысяч госпитализаций. По МКБ 10 пиелонефрит в острой форме имеет код N10.
На прогноз острого пиелонефрита значительное влияние оказывает своевременное обнаружение симптомов, диагностика и лечение.
Этиология ОП
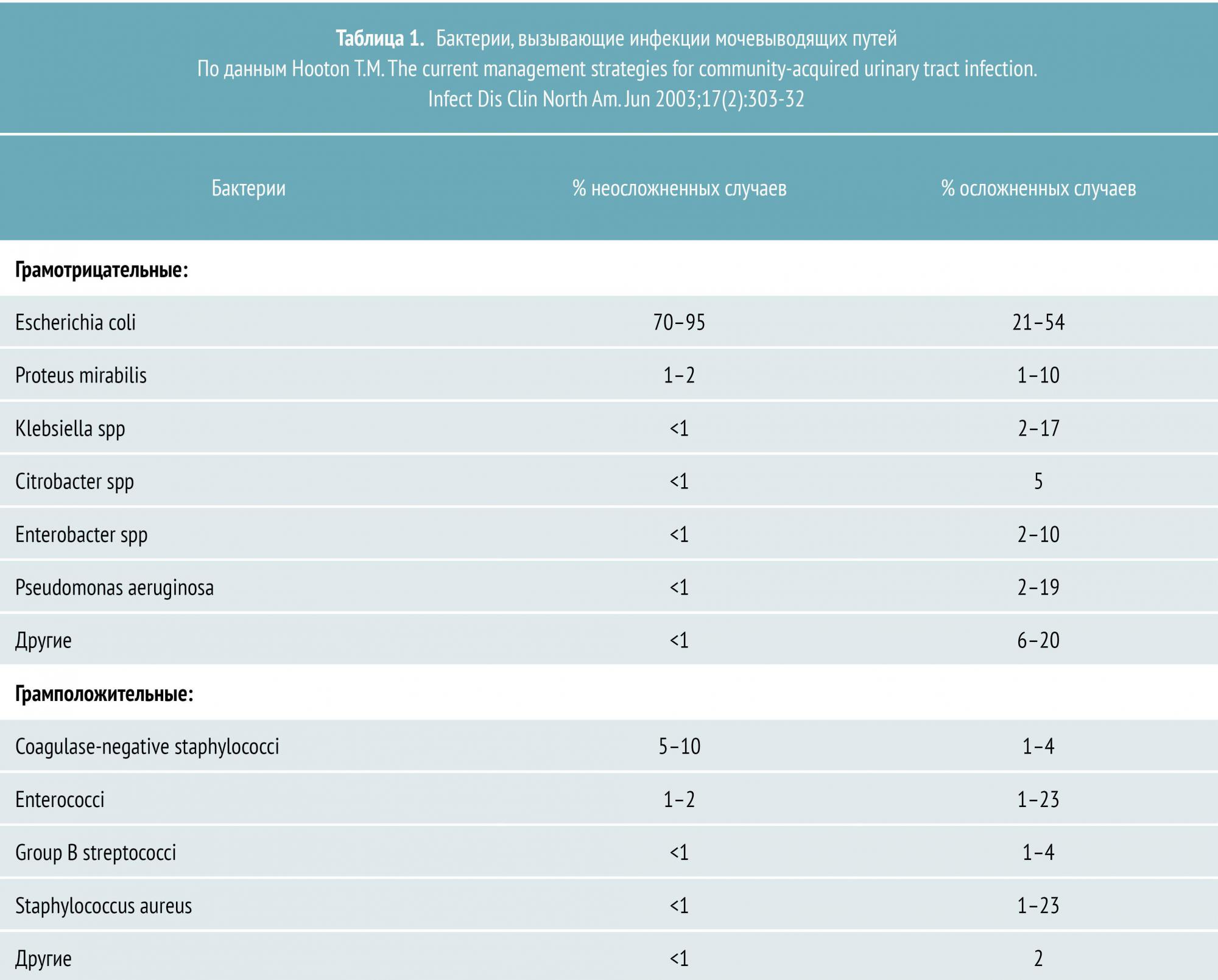
Уропатогены, ответственные за большинство случаев ОП, и частота осложнений представлены в таблице 1.
Большинство случаев неосложненного пиелонефрита у пожилых пациентов также вызвано Escherichia coli (60%), хотя кишечная палочка в этой группе больных является менее распространенным возбудителем, чем у среднестатистических пациентов. Широкое применение мочевых катетеров и инструментов у больных этой возрастной категории предрасполагает к инфицированию другими грамотрицательными микроорганизмами, среди которых: Proteus, Klebsiella, Serratia и Pseudomonas.
У пациентов с сахарным диабетом ОП чаще ассоциирован с Klebsiella, Enterobacter, Clostridium или грибами рода Candida. Эти больные в то же время находятся в группе повышенного риска развития эмфизематозного пиелонефрита и папиллярного некроза, которые могут привести к шоку и почечной недостаточности.
Бактериурия, чаще всего полимикробная, развивается более чем у половины пациентов, которым ставят катетер больше чем на пять дней, и практически у всех больных с установленными мочевыми катетерами на период более месяца.
Снижение иммунитета способствует развитию субклинического пиелонефрита и инфекций, вызванных аэробными, грамотрицательными палочками и грибами рода Candida. Например, ОП возникает в течение двух месяцев после почечной трансплантации у 30—50% пациентов из‑за сопутствующей иммуносупрессии и послеоперационного пузырно-мочеточникового рефлюкса.
Причины развития острого пиелонефрита
ОП развивается в результате бактериального инфицирования паренхимы почек. Обычно бактерии попадают в почки восходящим путем из нижних отделов мочевого тракта.
Хотя периодические эпизоды бактериурии могут отмечаться во всех возрастных группах, большинство из них протекает бессимптомно и не приводит к инфицированию паренхимы почек. Развитие инфекции уже зависит от бактериальных факторов и особенностей организма.
Бактерии могут проникать в почки и с током крови, особенно при обструкции мочевых путей. Факторы риска грамположительной гематогенной инфекции почек (например, Staphylococcus) — это инъекционная наркомания и бакэндокардит.
Экспериментальные данные показывают, что вероятность гематогенного распространения грамотрицательных бактерий невысока. Гематогенный ОП встречается, как правило, у ослабленных, хронических больных, а также пациентов, получающих иммуносупрессивную терапию.
Эпителиальное прикрепление и воспалительная реакция
В патогенезе пиелонефрита выделяют два этапа.
- Уропатогенная E.coli прикрепляется к эпителию и вызывает воспалительную реакцию, задействуя, по крайней мере, два рецептора — гликосфинголипид (GSL) и Toll-подобный рецептор 4 почечного эпителия (TLR4).
- В результате воспалительной реакции высвобождаются хемокины (например, интерлейкин-8), которые присоединяются к рецепторам хемокина-1, участвующим в активации нейтрофилов. Это позволяет полиморфноядерным нейтрофилам пересечь эпителиальный барьер и попасть в мочу.
Симптомы острого пиелонефрита
Клинические проявления ОП обычно развиваются в течение нескольких часов — одного дня. Классические симптомы включают:
- постоянную или послабляющую лихорадку. Симптом присутствует в большинстве случаев, и температура нередко превышает 39,4 градуса;
- боль в области реберно-позвоночного угла. Интенсивность боли разная: от легкой до тяжелой. Чаще всего боль ощущается на стороне пораженной почки, однако возможен и двухсторонний болевой синдром;
- тошноту и/или рвоту. Симптом различается по частоте и интенсивности. Как правило, при ОП ярко выражена анорексия;
- макрогематурию (кровь в моче, которую можно определить визуально. Регистрируется у 30—40% молодых женщин. Для мужчин мало характерна.
Мужчинам, детям и пожилым пациентам, у которых присутствуют симптомы острого пиелонефрита почек на протяжении более шести дней, ставят диагноз осложненного ОП, пока не доказано обратное.
У гериатрических больных наряду с характерными признаками ОП могут иметь место ухудшение общего состояния, декомпенсация сопутствующих заболеваний и изменение психического статуса.
Лечение острого пиелонефрита
Амбулаторное
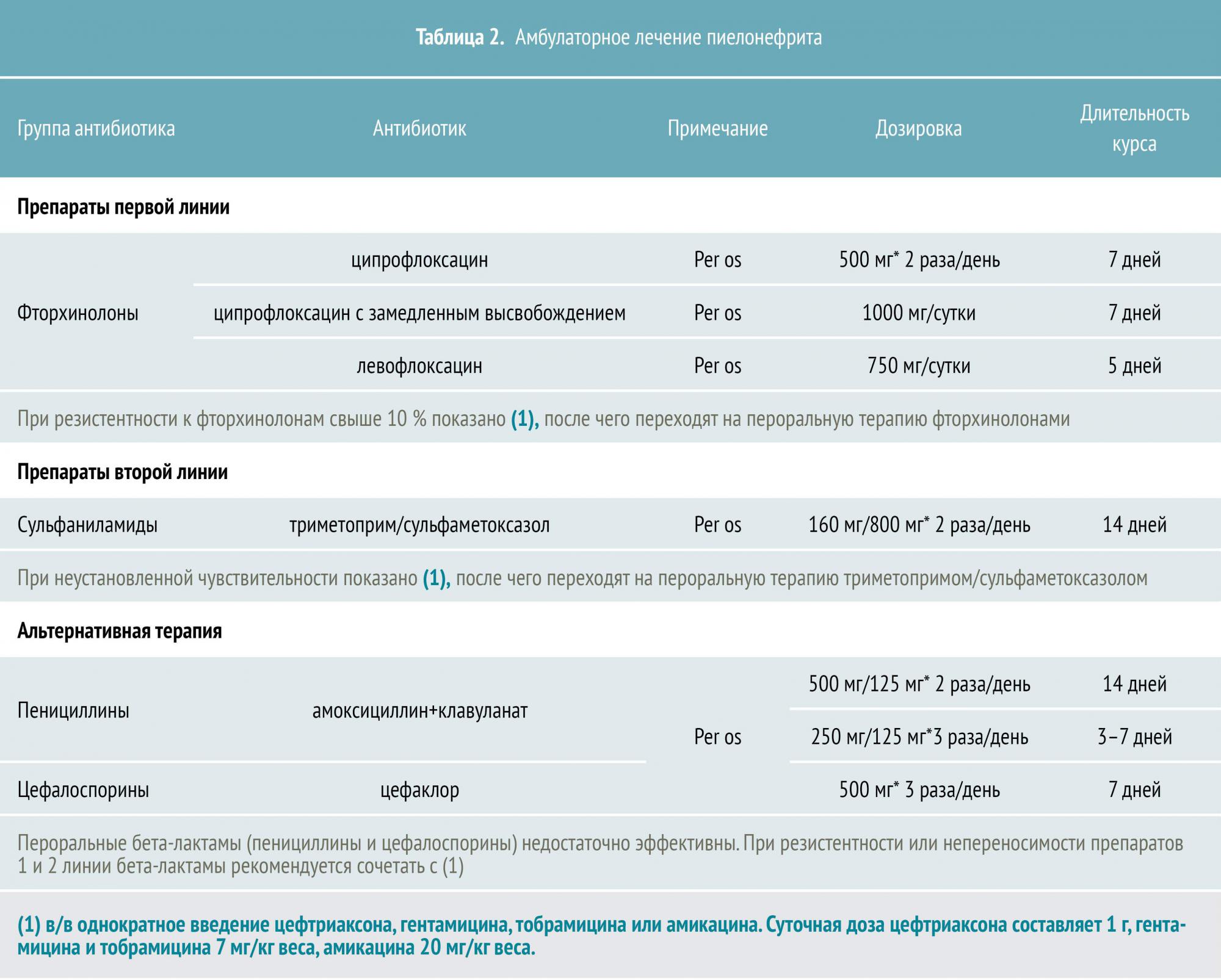
Традиционно пациентов с ОП госпитализируют и подвергают внутривенной терапии антибиотиками, однако амбулаторное пероральное лечение успешно у 90% больных неосложненным пиелонефритом.
Основные кандидаты на амбулаторное лечение — это молодые здоровые женщины с признаками неосложненного заболевания. Перед принятием решения необходимо убедиться в отсутствии беременности, при которой необходима срочная госпитализация.
При подозрении на ОП до назначения антибиотика рекомендуется провести посев мочи с определением чувствительности к антибиотикам. Однако однократный посев в 20% случаев дает ложноположительный результат. В связи с этим обычной практикой является последовательный троекратный посев, результатов которого придется ждать не меньше недели. Поэтому обычно назначают эмпирическую антибиотикотерапию, не дожидаясь результатов посева. При необходимости лечение корректируют после получения результатов анализа.
Длительность антибактериальной терапии ОП обычно составляет не менее двух недель. Эти рекомендации поддерживает и Американское общество инфекционных болезней — Infectious Diseases Society of America.
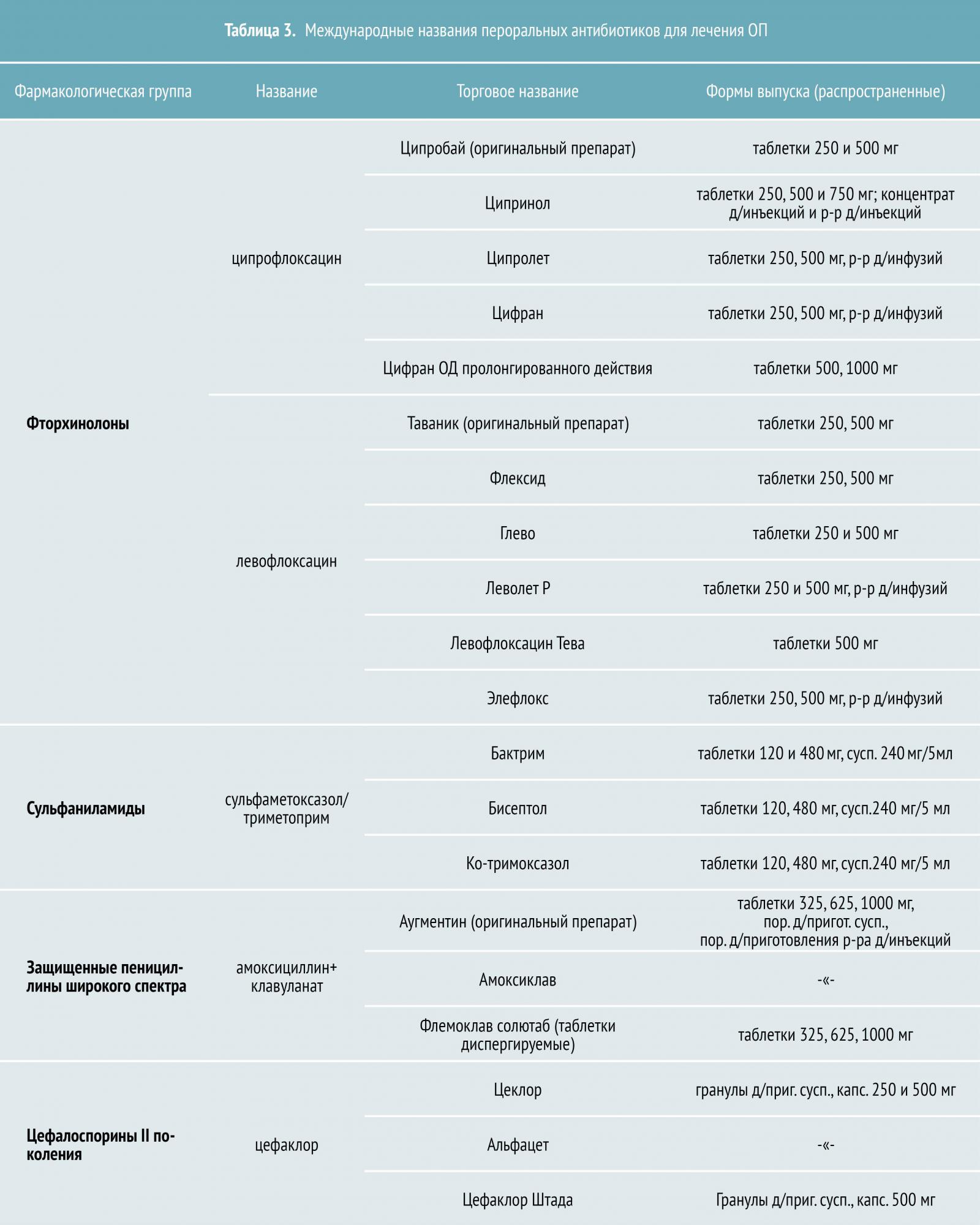
Тем не менее при лечении молодых здоровых женщин фторхинолонами (включая ципрофлоксацин и левофлоксацин) курс антибиотикотерапии может быть сокращен до одной недели, а при назначении левофлоксацина — до пяти дней. (Nicolle L et al., 2008 год).
При резистентности к фторхинолонам свыше 10%, а также при неустановленной чувствительности, Американское общество нефрологов (The American Society of Nephrology, ASN) и Европейская ассоциация микробиологии и инфекционных болезней (European Society of Clinical Microbiology and Infectious Diseases, ESCMID) рекомендуют начать лечение с однократного внутривенного введения аминогликозидов или цефалоспоринов III поколения с последующим переходом на пероральную терапию. В таких случаях необходим контроль состояния пациента в течение первых 48 часов антибиотикотерапии.
Стационарное лечение
Решение о госпитализации пациента с острым пиелонефритом принимается на основании факторов, отягчающих течение заболевания, в том числе:
- возраста;
- хронических заболеваний;
- аномалий мочевыводящих путей;
- почечнокаменной болезни;
- сахарного диабета;
- снижения иммунного ответа;
- беременности.
Стационарное лечение включает антибактериальную терапию, контроль анализов мочи и крови, предотвращение осложнений, парентеральное поддержание вод-но-солевого баланса в случае невозможности перорального введения достаточного количества жидкости.
Стационарным больным ОП показано внутривенное введение антибиотиков в течение первых 24–48 часов или до появления клинических признаков улучшения. После этого переходят на пероральную антибиотикотерапию в течение 10–14 дней, включая период внутривенного курса лечения.
Систематический обзор восьми рандомизированных контролируемых исследований у стационарных больных с ОП подтвердил одинаковую эффективность исключительно внутривенного курса антибиотикотерапии и схемы, предполагающей раннее переключение на пероральный прием (Vouloumanou EK, Rafailidis PI, Kazantzi MS, Athanasiou S, Falagas ME, 2008).
Осложнения
Осложненный ОП развивается у пациентов со структурными или функциональными аномалиями мочеполового тракта.
Почечный папиллярный некроз характеризуется коагуляционным некрозом мозговых пирамид и почечных сосочков. Клиника заболевания неспецифична и характерна для ОП: лихорадка, почечная колика, гематурия, лейкоцитурия.
Лечение острого пиелонефрита подразумевает применение внутривенных антибиотиков. Спектр активности препаратов должен охватывать E.coli, Enterobacter, Proteus, Klebsiella species, а при осложненной инфекции также Pseudomonas и Enterococcus species.
- Парентеральные препараты при остром пиелонефрите, которые можно применять эмпирически в ожидании результата посева мочи:
- гентамицин;
- цефотаксим;
- цефтриаксон;
- цефтазидим;
- цефепим;
- пиперациллин- тазобактам;
- имипенем- циластатин;
- меропенем;
- ципрофлоксацин.
Парентеральное лечение следует продолжать до тех пор, пока остаются клинические проявления. Обычно продолжительность терапии составляет 14 дней. Если результат лечения неудовлетворительный, показано дренирование почки под контролем КТ или хирургическое дренирование с санацией.
Эмфизематозный пиелонефрит характеризуется некротизирующим процессом в паренхиме почек в результате ферментации глюкозы бактериями. Клинические проявления включают лихорадку, боли в поясничной области, которые трудно поддаются коррекции, и другие симптомы ОП.
Для лечения применяют парентеральную антибактериальную терапию. Также необходим контроль уровня сахара в крови, поскольку чаще всего эмфизематозный пиелонефрит развивается у пациентов с сахарным диабетом.
Ксантогранулематозный пиелонефрит — тяжелое заболевание почек, регистрируемое в 1% случае всех почечных инфекций. Заболевание характеризуется развитием деструктивного процесса в почечной паренхиме с формированием гранулематозной ткани. Клинические проявления: лихорадка, выраженные, трудно купируемые боли в пояснице, потеря аппетита, снижение массы тела.
При ксантогранулематозном пиелонефрите показана нефрэктомия, в редких случаях — частичная нефрэктомия.
Абсцесс коры почки (карбункул почки) до появления современных противомикробных препаратов лечился только хирургическим дренированием. Сейчас альтернативой стали мощные антибиотики, среди которых полусинтетические пенициллины, цефалоспорины, фторхинолоны и ванкомицин.
Факторы риска осложненного ОП:
- затруднение оттока мочи вследствие врожденных аномалий развития;
- неполное опорожнение мочевого пузыря из‑за анатомических или нейрогенных нарушений;
- везикоуретральный рефлюкс;
- инородные тела в мочевыводящих путях (катетеры, дренажные трубки и др.);
- системные заболевания (сахарный диабет);
- беременность.
Схема лечения включает парентеральные антибиотики в течение 10–14 дней, после чего продолжают пероральную антибактериальную терапию на протяжении еще двух-четырех недель. Критерием эффективности является купирование боли в течение суток и прекращение лихорадки через пять-шесть дней после начала терапии антибиотиками. Если пациент не реагирует на лечение в течение первых двух суток, необходим дренаж почки или энуклеация карбункула. В тяжелых случаях показана нефрэктомия.
|
Таблица 4. Стационарное лечение ОП |
|||
| Антибиотик | Доза | ||
| Препараты 1 линии | Фторхинолоны |
ципрофлоксацин левофлоксацин левофлоксацин |
400 мг в/в каждые 12 часов 250 мг в/в каждые 24 часа 10 дней 750 мг в/в каждые 24 часа 5 дней |
| Препараты 2 линии | Пенициллины широкого спектра действия |
ампициллин ампициллин+сульбактам пиперациллин+тазобактам тикарциллин-клавуланат |
500 мг в/м или в/в каждые 6 часов 1,5 г в/в каждые 6 часов 3,375 мг в/в каждые 6 часов 3,1 г в/в каждые 4-6 часов |
| Цефалоспорины |
цефотаксим цефтриаксон цефтазидим |
1-2 г в/в каждые 8 часов 1 г в/в однократно/сутки 2 г в/в каждые 8 часов |
|
| Карбапенемы |
меропенем этрапенем дорипинем |
500 мг в/в каждые 8 часов 1 г в/в однократно/сутки 500 мг в/в каждые 8 часов |
|
| Монобактамы (при аллергии на пенициллины) | азтреонам | 1 г в/в каждые 8-12 часов | |
| Альтернативная терапия | Аминогликозиды |
гентамицин |
7 мг/кг/день в/м или в/в 7 мг/кг/день в/м или в/в 20 мг/кг/день в/м или в/в |
Лечение острого пиелонефрита у беременных
У женщин во время беременности частота бактериурии составляет 2—25%. При этом во избежание развития ОП необходима пероральная антибактериальная терапия:
- амоксициллин 250 мг 3 р/день в течение 3–7 дней;
- цефалексин 2 или 3 г однократно;
- нитрофурантоин 200 мг однократно или 100 мг 4 р/день в течение 3–7 дней.
ОП регистрируется у 1—3% беременных и в 20—50% приводит к преждевременным родам. Любая беременная пациентка с ОП подлежит госпитализации. Лечение начинают с внутривенного введения антибиотиков. Через 48 часов после стабилизации температуры тела можно переключаться на пероральный прием. Пероральные препараты выбора для беременных — это бета-лактамы. Длительность лечения 10–14 дней.
Во время беременности не следует назначать фторхинолоны и аминогликозиды (из‑за потенциального риска ототоксичности).
Через одну-две недели после завершения терапии делают посев мочи для исключения остаточной инфекции. После этого рекомендуется ежемесячно проводить посев вплоть до родоразрешения.
Для профилактики повторной инфекции возможно посткоитальное применение цефалексина или нитрофурантоина. Если первоначальная инфекция требует подключения второго антибиотика или происходит реинфицирование, в качестве супрессивной терапии показан нитрофурантоин по 500–100 мг перед сном вплоть до родов.
Периодические инфекции мочевых путей или постоянная бактериурия у беременных требуют тщательного урологического обследования через три-шесть месяцев после родов.
Образ жизни и профилактика
В процессе лечения и во время восстановительного периода показана диета № 7. Важна достаточная гидратация. Активная деятельность должна быть сведена к минимуму. Пациенты на амбулаторном лечении могут приступить к работе через две недели после нормализации состояния, то есть в среднем через 21 день после начала заболевания.
Профилактика ОП заключается в снижении интенсивности сексуальной жизни, проведении профилактического курса антибиотикотерапии (например, при бактериурии у беременных), а также раннем выявлении и лечении цистита.
Если профилактические меры не привели к элиминации возбудителя или произошла реинфекция или рецидив (повторное заражение менее чем через две недели после завершения курса антибиотиков), пациент должен быть тщательно обследован на предмет анатомических, функциональных или структурных аномалий почек.
104559 просмотров
Поделиться ссылкой с друзьями ВКонтакте Одноклассники
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.

 Катрен Стиль
Катрен Стиль



зарегистрированным пользователям