«Острая семейная болезнь»
Три члена семьи были госпитализированы с лихорадкой неясного генеза...
52‑летняя женщина поступила на стационарное лечение с жалобами на лихорадку, насморк, боли в горле, зудящую сыпь и мышечные боли. Перечисленные симптомы беспокоили ее в течение 15 дней. Муж и сын пациентки предъявляли сходные жалобы. Начата терапия бензилпенициллином, антигистаминными и нестероидными противовоспалительными препаратами. В связи с отсутствием ответа на проводимое лечение больная была направлена к дерматологу с подозрением на уртикарный васкулит. В дерматологической клинике пациентка эмпирически получала левофлоксацин в течение пяти дней без какой‑либо положительной динамики. При выписке дерматологом рекомендован прием антигистаминных препаратов, введение кортикостероидов пролонгированного действия и консультация инфекциониста.
При поступлении пациентки в инфекционную больницу зафиксировано: температура 39°C, пульс — 96 ударов/мин, частота дыхания — 22/мин, генерализованная макулопапулезная сыпь, в том числе на ладонях и подошвах, а также болезненные и подвижные шейные и подмышечные лимфатические узлы.
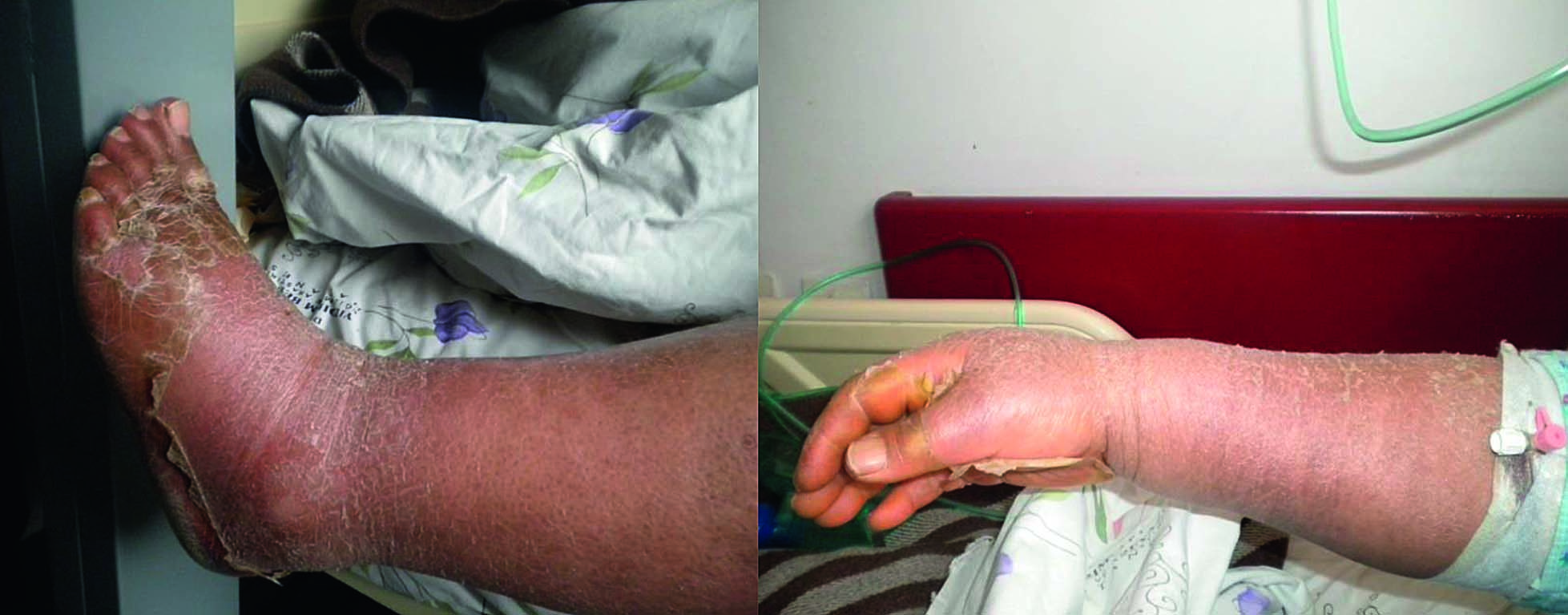
Рисунок 1. Десквамация кожи на верхних и нижних конечностях пациентки
По данным общего анализа крови, содержание эритроцитов составляло 4,02×1012/л (норма 4,38—5,75×1012/л), гемоглобина — 124 г/л (норма 120–150 г/л), лейкоцитов — 22,3×109/л (норма 4,3—10,3×109/л), СОЭ — 45 мм/ч. Данные биохимического анализа крови: мочевина — 151 мг/дл (норма 10–50 мг/дл), креатинин — 2,6 мг/дл (норма 0,6–1,1 мг/дл), ЛДГ — 608 Ед/л (норма 207–414 Ед/л), СРБ — 52 мг/л (норма 0–5,0 мг/л), общий белок — 58 г/л (норма 64–83 г/л), альбумин — 27 г/л (норма 38–51 г/л).
Слизисто-кожный лимфонодулярный синдром (синдром/болезнь Кавасаки) — остро протекающее системное заболевание, характеризующееся морфологически преимущественным поражением средних и мелких артерий с развитием деструктивно-пролиферативного васкулита, а клинически — лихорадкой, изменениями слизистых оболочек, кожи, лимфатических узлов, возможным поражением коронарных и других висцеральных артерий. Предполагается, что существует инфекционный возбудитель, провоцирующий развитие иммунного васкулита с особой тропностью к коронарным артериям. Синдром Кавасаки встречается чаще у детей до 5‑летнего возраста и признан ведущей причиной приобретенных заболеваний сердца у детей — прежде всего патологии коронарных артерий, которая может приводить к ишемической болезни сердца и инфаркту миокарда в детском и молодом возрасте [1].
При ультразвуковом исследовании (УЗИ) органов брюшной полости обнаружена гепатомегалия, другие органы не изменены. При УЗИ органов шеи описано реактивное увеличение поднижнечелюстных, подподбородочных и задних шейных лимфатических узлов, часть из них образовывали конгломераты. Также с помощью УЗИ выявлена реактивная лимфаденопатия в подмышечных областях. В связи с неясной рентгенологической картиной была проведена компьютерная томография органов грудной клетки, при которой обнаружены участки повышенной пневматизации легочной ткани и множественные увеличенные лимфатические узлы средостения и левой подключичной области.
У пациентки серологически были исключены корь, краснуха, инфекция, вызванная вирусом Эпштейна — Барр, цитомегаловирусная инфекция, токсоплазмоз, риккетсиоз, Ку-лихорадка, бруцеллез и туляремия. Не обнаружено серологических маркеров аутоиммунных заболеваний.
На 12‑й день пребывания в стационаре инфекционной больницы лейкоцитоз повысился до 35×109/л, а гемоглобин снизился до 106 г/л. Пациентка была обследована гематологом. В лейкоцитарной формуле обнаружено 45% нейтрофилов (из них 50% — палочкоядерные), 40% лимфоцитов (из них 50% представлены атипичными лимфоцитами) и 11% эозинофилов. Имела место дисплазия части нейтрофилов. Была проведена биопсия костного мозга и иммунофенотипирование, однако спе-цифических изменений выявлено не было.
В следующие несколько дней у пациентки началась генерализованная десквамация кожи (рисунок 1), усилилась эритематозная сыпь на ладонях и подошвах, наросла одышка, боли в груди, повысилось АД. С целью исключения синдрома Кавасаки больная была консультирована кардиологом, однако проведение ЭКГ и ЭхоКГ позволило исключить эту болезнь, а также другую кардиологическую патологию. К лечению были добавлены бронходилататор и антигипертензивные препараты.
Был проведен повторный более настойчивый сбор анамнеза. В результате выяснилось, что сын пациентки принес из школы бутылку ртути, которую пролил на горячую плиту.
Приблизительно через 10 часов после этого события у мужа пациентки появилась одышка и тахикардия, поднялось артериальное давление, началась лихорадка, и заболело горло. Он был госпитализирован в пульмонологическое отделение с подозрением на инфекцию верхних дыхательных путей. При осмотре выявлено АД=160/100 мм рт. ст. и эритема на коже ног. При лабораторном обследовании обнаружен лейкоцитоз 13,2×109/л, остальные показатели оставались в пределах нормы. Симптоматическая терапия ему помогла, и он был выписан через восемь дней с улучшением, однако после выписки его беспокоили общая слабость, повышенная утомляемость, эмоциональная лабильность, снижение памяти и внимания.
14‑летний сын пациентки после инцидента с ртутью страдал от высокой лихорадки, кожной сыпи, болей в горле, одышки и диареи, в связи с чем попал на стацио-нарное лечение в детскую больницу. При поступлении температура тела была 39 °C, АД=110/50 мм рт. ст., частота дыхания — 20/мин, пульс — 104 уд./мин, выявлены генерализованная макулопапулезная сыпь, гиперемия конъюнктив, увеличение шейных и подмышечных лимфоузлов. При аускультации легких выслушивались хрипы. Помимо лейкоцитоза 11,1×109/л, других изменений при лабораторных исследованиях не выявлено. Учитывая семейный «инфекционный» анамнез, пациенту был эмпирически назначен доксициклин и бронходилататоры. Проведена КТ органов грудной клетки, выявлены участки уплотнения на фоне сохранения воздушности бронхов в паракардиальной области средней доли правого легкого. К лечению добавлены цефтриаксон и кларитромицин. При проведении бактериологического и серологического исследования не выявлено признаков каких‑либо инфекций. На 10‑й день госпитализации образцы крови и мочи были направлены в специализированную лабораторию для оценки уровня содержания ртути методом масс-спектрометрии с индуктивно-связанной плазмой.
Обнаружено, что концентрация ртути в сыворотке составила 130 мкг/л (норма 0,6–59 мкг/л), в моче — 31 мкг/л (0,1–20 мкг/л). Пациенту была проведена хелаторная терапия (выведение ионов тяжелых металлов из организма под действием препаратов, образующих с ними комплексные соединения. Препараты: унитиол, ЭДТА, пеницилламин).
После ознакомления с уточненными данными семейного анамнеза, первой пациентке был проведен подобный анализ. В ее сыворотке концентрация ртути составила 207 мкг/л, в моче — 524 мкг/л. Больной проведена терапия пеницилламином в дозе 300 мг каждые 6 часов в течение 7 дней. Клинические и лабораторные показатели в процессе лечения значительно улучшились, побочные эффекты приема пеницилламина отсутствовали, и пациентка была выписана в удовлетворительном состоянии.
Концентрация ртути в сыворотке ее мужа составила 197 мг/л, в моче — 412 мг/л, в связи с чем ему было проведено такое же лечение.
Обсуждение
Лихорадка неясного генеза может быть вызвана инфекционным процессом, ростом опухоли, аутоиммунными заболеваниями, а также некоторыми другими патологическими состояниями, к которым относится, в частности, литейная лихорадка [2].
Литейная лихорадка (меднолитейная лихорадка, металлическая лихорадка, цинковая лихорадка) — профессиональное заболевание, обусловленное вдыханием мелкодисперсной пыли и паров металлов. Чаще литейная лихорадка вызывается вдыханием паров цинка, меди, железа, никеля, магния, теллура, сурьмы, ртути и др. Встречается она у рабочих при литье, плавке, электросварке и газорезке металлов и их сплавов. Образующиеся при плавлении окиси металлов в силу высокой дисперсности (0,3–0,6 микрометров) свободно проникают в глубокие дыхательные пути. Обладая высокой кинетической энергией и большим электрическим зарядом, они вступают в тесную связь с клеточным белком, вызывая его денатурацию. Всасываясь, денатурированный белок вызывает пирогенный эффект и обусловливает развитие асептической лихорадки.
Клиническая картина при отравлении ртутью зависит от пути ее попадания в организм. Вдыхание больших концентрированных доз (обычно при контакте с нагретой металлической ртутью на производствах) может привести к острому поражению легких с кашлем, болями в горле и в груди и одышкой. Также возможны слабость, повышение температуры, озноб, головные боли, появление эритематозной сыпи, зуда и желудочно-кишечные расстройства [4].
Элементарная ртуть в парообразном состоянии быстро абсорбируется в легких, поступая в кровоток и попадая в мозг. Развивающаяся клиническая картина может быть разделена на 3 фазы. Начальная фаза проявляется литейной лихорадкой, в промежуточную определяются симптомы поражения центральной нервной системы (ЦНС), дыхательных путей, желудочно-кишечного тракта и мочеполовой системы. Поздняя фаза характеризуется усугублением симптоматики со стороны ЦНС, в то время как поражение других органов может разрешиться. Начало болезни с литейной лихорадки часто расценивается как инфекция вирусной этиологии, что и произошло в представленном клиническом случае.
Патогенез литейной лихорадки в настоящее время до конца еще не изучен. Предполагают, что в некоторых случаях может быть задействован механизм по типу развития аллергической реакции [3]. В описанном случае это подтверждается развитием у пациентки уртикарного васкулита и эозинофилией. Лихорадка, кожная сыпь и лимфаденопатия у всех членов семьи закономерно вызвали подозрение на инфекционный процесс. В дифференциальную диагностику были включены вирусные и бактериальные инфекции, аутоиммунные и онкологические заболевания, а также синдром Кавасаки, однако в ходе обследования все перечисленные состояния были исключены. Синдром Кавасаки обычно выявляется еще в детском возрасте и является редкой находкой во взрослой популяции. Известны как спорадические случаи болезни, так и мини-эпидемии [6]. Ртутную интоксикацию можно выявить по повышению концентрации этого металла в моче [7].
Пеницилламин — комплексообразующее соединение, оказывает дезинтоксикационное и иммунодепрессивное действие. Образует хелатные комплексы с ионами меди, ртути, свинца, железа, мышьяка, кальция, цинка, кобальта, золота.
Побочные действия многообразны. Возможны полиневрит, нефротический синдром, нарушения кроветворения, аллергические реакции, волчаночноподобный синдром, лихорадка.
Акродиния («розовая болезнь», полинейропатическая эритродермия) — патологическое состояние, возникающее чаще у детей на фоне хронической ртутной интоксикации. Этот синдром развивается только у части больных, подвергнувшихся контакту с ртутью и, как полагают, имеет в своей основе реакцию гиперчувствительности. Клинически проявляется раздражительностью, светобоязнью, болями в конечностях, покраснением лица, рук и ног, кожной сыпью и десквамацией, гингивитом, тахикардией, артериальной гипертензией [4, 8].
У описанной в статье больной также были высыпания, наиболее ярко выраженные на ладонях и подошвах, с последующим развитием десквамации, мышечными болями и артериальной гипертензией.
Заключение
Металлическая ртуть используется в горнодобывающей и металлургической промышленности, в бытовых и медицинских приборах (термометры, термостаты, выключатели, стоматологические препараты), а также в народной медицине, поэтому человек может подвергнуться ее воздействию в самых разных ситуациях [9]. Sarikaya с соавторами описали эпизод острого отравления ртутью, протекавшего с болями в животе, диареей и высокой лихорадкой. В том случае дочь пациента также разогрела принесенную из школы ртуть, при этом на следующий день от отравления погиб 14‑месячный ребенок [10]. Зафиксирован случай гибели семьи из 4 человек в результате острой дыхательной недостаточности при вдыхании паров ртути, образовавшихся при нагревании [11]. Описан случай пациента с высокой лихорадкой, пневмонией, генерализованной макулопапулезной сыпью, подмышечной лимфаденопатией, и только через неделю после выписки стало известно о его пребывании перед заболеванием в парах ртути в течение 3 часов [12]. Сообщалось о поврежденном пломбировочном материале, как о вероятной причине развития лихорадки неясного генеза [13]. Пострадавшие не подозревают о воздействии паров ртути на организм в связи с отсутствием у паров цвета и запаха. Поэтому пациенты с подобными симптомами должны быть целенаправленно опрошены на предмет возможного контакта с этим металлом.
Воздействие ртути на человеческий организм в повседневной жизни может происходить в учебных заведениях, в быту, при оказании медицинской помощи и на производстве. Таким образом, несмотря на редкость подобных случаев, у пациентов с лихорадкой неясного генеза следует при сборе анамнеза уточнять возможный контакт с ртутью или другими металлами.
Взрослые пациенты дали письменное согласие на публикацию случая. Копия письменного согласия находится у главного редактора журнала (JOURNAL OF MEDICAL CASE REPORTS).
19 февраля 2015
Текст: Егор Баторов
Выпуск: №137, апрель 2015 ФармаИсточник: jmedicalcasereports.biomedcentral.com
1973 просмотров
1973 просмотров
Поделиться ссылкой с друзьями ВКонтакте Одноклассники
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.

 Катрен Стиль
Катрен Стиль
зарегистрированным пользователям