Под маской бронхиальной астмы
Автор перевода: Александра Варшал По материалам: Pseudotumoral tracheobronchial amyloidosis mimicking asthma: a case report Mounia Serraj et al. Journal of Medical Case Reports 2012, 6:40
История болезни
Марокканка 60‑ти лет получает терапию по поводу артериальной гипертензии, жалуется на постоянный кашель, чувство стеснения в груди и затрудненное дыхание. Три года назад семейный врач поставил ей диагноз бронхиальная астма. Диагноз подтверждался эпизодами удушья с сухими дистантными хрипами. Рентгенография грудной клетки аномалий не выявляла.
Данные спирометрии указывали на обструктивный характер одышки, однако интерпретация спирометрии была затруднена тем, что пациентка не могла точно выполнить инструкции. По поводу предполагаемой астмы пациентка получала ингаляционные кортикостероиды. Несмотря на то что пациентка неукоснительно выполняла предписания врача, ее состояние прогрессивно ухудшалось: уменьшалась толерантность к физической нагрузке, участились эпизоды удушья, усилилась одышка. На этом этапе с диагнозом «бронхиальная астма, ухудшение» она была направлена в наш госпиталь.
При поступлении: сознание ясное, ЧДД — 24 в минуту, хрипы отсутствуют. Остальные параметры, включая данные лабораторных анализов, без особенностей.
Рентгенография грудной клетки выявила затемнение паратрахеально, справа на уровне шейно-грудного сочленения позвоночника. Также наблюдалось уменьшение просвета трахеи в нескольких проекциях.
Компьютерная томография (КТ) грудной клетки с трехмерной реконструкцией изображений подтвердила наличие циркулярного, неравномерного утолщения стенки трахеи, которое значительно суживало ее просвет (рис. 1 a, b). Образование было расположено вплотную к пищеводу, однако признаков его инвазии не было.
Проведенная бронхоскопия выявила опухолевое образование желтоватого цвета сразу ниже голосовых связок, образование распространялось на всю длину трахеи и сужало ее просвет более чем на 50%. Оно было более объемным по задней стенке и распространялось на боковые стенки трахеи. Бифуркация трахеи не была поражена (рис. 2). Биопсия показала, что эпителий трахеи инвазирован массивными отложениями амилоида (рис. 3). После окраски препарата конго красным отложения в лучах поляризованного света давали зеленое двойное лучепреломление. Иммуногистохимический анализ подтвердил диагноз амилоидоза легких цепей (AL-амилоидоз).
Попытки найти у пациентки системное заболевание или моноклональную гаммопатию (первичное нарушение синтеза иммуноглобулинов) не увенчались успехом. Был проведен иммуноэлектрофорез плазмы крови и мочи, биопсия слюнных желез и прямой кишки и рентген плоских костей для исключения миеломной болезни.
Таким образом, у нашей пациентки была локальная форма амилоидоза дыхательных путей, которая проявляла себя как бронхиальная астма. Ей была проведена эндоскопическая операция, восстанавливающая проходимость трахеи. Операция проводилась в три этапа, только после этого удалось добиться удовлетворительного размера просвета трахеи и регрессии симптоматики. Последняя эндоскопия осложнилась ранением слизистой трахеи и развитием ятрогенной медиастинальной эмфиземы. КТ с контрастированием пищевода показала, что его травмы нет. После этого инцидента пациентку ничего не беспокоило. Спустя 12 месяцев жалобы не возобновились, и патологическое образование в трахеи не увеличилось.
Обсуждение
Амилоидоз — это общее название для группы гетерогенных состояний, при которых в тканях накапливаются белки в патологической фибриллярной форме [1, 2]. Амилоидоз может быть наследственным или приобретенным, локальным или системным и потенциально может стать причиной летального исхода. Амилоид откладывается во внеклеточном пространстве, постепенно нарушая архитектонику тканей и функцию органов.
Амилоидоз может развиваться на фоне воспалительного, неопластического процессов или как часть иммуноглобулиновых болезней. Изолированные отложения амилоида в трахеобронхиальном дереве или паренхиме легкого являются редкой формой манифестации первичного амилоидоза [3, 4]. Вирхов первым описал амилоидоз с поражением легких в 1857 году [3]. Первый случай амилоидоза, ограниченного нижними отделами дыхательных путей, описал Lesser в этом же году, основываясь на данных аутопсий [5].
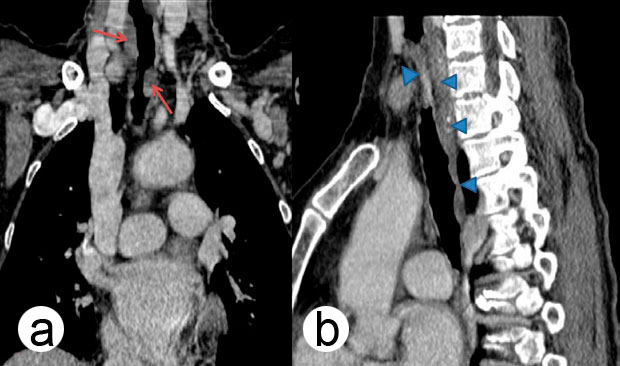
Рисунок 1. КТ трахеи
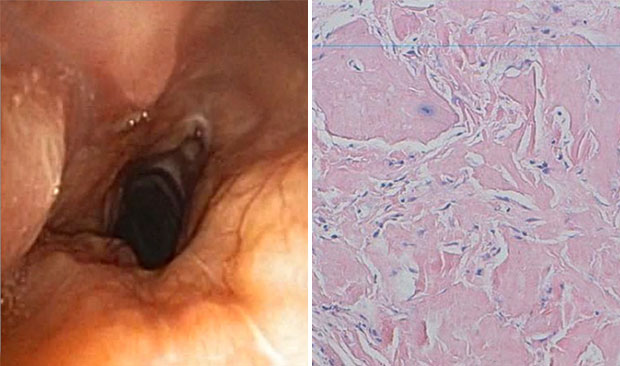
| Рисунок 2. Бронхоскопия. Циркулярная, неравномерная опухоль трахеи, значительно сужающая просвет | Рисунок 3. Гистология трахеи. Массивные отложения амилоида в слизистой |
Наиболее распространены AL-амилоидоз (первичный) и AA-амилоидоз (вторичный). AL-амилоидоз развивается из‑за нарушения работы плазмацитов, которые продуцируют патологические моноклональные легкие цепи иммуноглобулинов. AA-амилоидоз развивается при хронических системных или инфекционных заболеваниях. Изолированный AL-амилоидоз наиболее часто развивается в верхних дыхательных путях, мочеполовой системе, ЖКТ, коже и орбите [1].
До 2004 года было описано около 150 случаев трахеобронхиального амилоидоза. Большинство сообщений касалось одного случая или небольшой серии случаев, и лишь несколько статей представляли собой отчет о рандомизированных контролируемых клинических исследованиях.
При трахеобронхиальном амилоидозе амилоид откладывается в виде субмукозных бляшек и/или полипоидных опухолей [6‑8], которые могут располагаться диффузно или мультифокально. Эндобронхиальные формы не встречаются при системном амилоидозе [7‑9].
Клиника и прогноз при трахеобронхиальном амилоидозе напрямую зависят от количества амилоида, инфильтрирующего дыхательные пути. В результате прогрессирующей бронхиальной обструкции и дыхательной недостаточности возможен летальный исход. Течение трахеобронхиального амилоидоза может быть совершенно бессимптомным или может наблюдаться диспноэ, стридорозное дыхание, кровохарканье, рецидивирующая пневмония, кашель и ателектазы [7‑11]. Клиника будет зависеть от уровня обструкции. В зависимости от калибра пораженного бронха возможно как спадение отдельных сегментов легкого, так и всей доли; рецидивирующие пневмонии и дыхательная недостаточность. Амилоидоз дистальных отделов будет проявляться рецидивирующими пневмониями, кашлем и бронхоэктазами. Симптомы обычно неспецифичны, и часто таким пациентам выставляются ложные диагнозы, такие как бронхиальная астма, бронхоэктатическая болезнь (Таблица 1; [12‑15]).
Диагноз амилоидоза требует гистологического подтверждения. Окраска конго красным, которая дает зеленое двойное лучепреломление в поляризованном свете, остается золотым стандартом диагностики амилоидоза [16]. После гистологического анализа проводится иммуногистохимический анализ для определения типа амилоида.
При амилоидозе дыхательных путей требуется полное обследование пациента: рентгенография, КТ, эндоскопия и функциональные дыхательные тесты. Системный амилоидоз должен подтверждаться клинически и при лабораторной диагностике: при электрофорезе белков сыворотки и мочи определяется фракция моноклональных белков. Лечение зависит от степени обструкции дыхательных путей. Наблюдение показано при асимптоматическом течении, более агрессивная тактика — при значительной степени обструкции и наличии болезненных симптомов у пациента [11, 17, 18]. Бронхоскопическая операция, уменьшающая объем отложения амилоида, является стандартным терапевтическим подходом, если процесс локализован в верхних или средних отделах дыхательных путей. Обычно требуются повторные операции [11, 19, 20]. Также иногда после локальной резекции амилоида с использованием углекислого лазера или лазера на иттрий-алюминиевом гранате в дыхательные пути устанавливается силиконовый стент [21]. Повторные бронхоскопические вмешательства предпочтительнее операций с открытым доступом [10]. В отдельных источниках сообщается о радиотерапии трахеобронхиального амилоидоза [22‑23].
Заключение
Амилоидоз дыхательных путей маскируется под другие распространенные заболевания дыхательной системы. Своевременная диагностика и вмешательство критически важны, чтобы предупредить осложнения амилоидоза, и в первую очередь дыхательную недостаточность. Тем не менее сегодня разрабатываются и консервативные подходы к лечению амилоидоза — ищутся агенты, которые могли бы стабилизировать белки-предшественники амилоида в их нормальной конформации, ингибировать образование фибрилл и/или стимулировать их распад.
Пациент дал письменное согласие на публикацию своего случая. Копия письменного согласия находится у главного редактора журнала (JOURNAL OF MEDICAL CASE REPORTS).
Список литературы: 1. Pepys MB: Amyloidosis. In Oxford Textbook of Medicine. Edited by Weatherall DJ. Ledingham JGG, Warrell DA. Oxford, UK: Oxford University Press; 1995:1512‑1524. 2. Tattersfield AE, Gillmore JD: Amyloidosis and the respiratory tract. Thorax 1999, 54:444‑451. 3. Utz JP, Swensen SJ, Gertz MA: Pulmonary amyloidosis: the Mayo Clinic experience from 1980‑1993. Ann Intern Med 1996, 124:407‑413. 4. Cordier JF, Loire R, Brune J: Amyloidosis of the lower respiratory tract. Clinical and pathologic features in a series of 21 patients. Chest 1986, 90:827‑831. 5. Lesser A: Ein Fall von Enchondroma osteoides mixtum der Lunge mit partieller Amyloidentartung. Virchows Arch (Path Anat) 1877,69:404‑409. 6. Chew HC, Low SY, Eng P, Agasthian T, Cheah FK: Cough and persistent wheeze with long-standing asthma. Chest 2007, 132:727‑731. 7. Hui AN, Koss MN, Hochholzer L: Amyloidosis presenting in the lower respiratory tract. Arch Pathol Lab Med 1986, 110:212‑218. 8. Cordier JF, Loire R, Brune J: Amyloidosis of the tracheobronchial tree. N Engl J Med 1962, 266:587‑591. 9. Petermann W, Barth J, Schluter E: Localized amyloidosis of central airways. Eur JRespir Dis 1987, 71:210‑212. 10. Thompson PJ, Citron KM: Amyloid and the lower respiratory tract. Thorax 1983, 38:84‑87. 11. Shinoi K, Shiraishi Y, Yahata JI: Amyloid tumor of the trachea and the lung, resembling bronchial asthma. Dis Chest 1962, 42:442‑445. 12. Ding L, Wen LI, Kai Wang, Yahong Chen, Hao Xu: Primary tracheobronchial amyloidosis in China: analysis of 64 cases and a review of literature. J Huazhong Univ Sci Technol Med Sci 2010, 30 (5):599‑603. 13. Capizzi SA, Betancourt E, Prakash UB: Tracheobronchial amyloidosis. Mayo Clin Proc 2000, 75:1148‑1152. 14. Piazza C, Cavaliere S, Foccoli P, Toninelli C, Bolzoni A, Peretti G: Endoscopic management of laryngo-tracheobronchial amyloidosis: a series of 32 patients. EurArch Otorhinolaryngol 2003, 260:349‑354. 15. Cordier JF, Loire R, Brune J: Amyloidosis of the lower respiratory tract. Clinical and pathologic features in a series of 21 patients. Chest 1986, 90:827‑831. 16. Puchtler H, Sweat F: On the binding of Congo red by amyloid. J Histochem Cytochem 1962, 10:355‑364. 17. Dunne MG, Reiner B: CT features of tracheobronchomegaly. J Comput Assist Tomogr 1988, 12:388‑391. 18. Weismann RE, Clagett OT, McDonald JR: Amyloid disease of the lung treated by pneumonectomy. J Thorac Cardiovasc Surg 1947, 16:269‑281. 19. O’Regan, Fenlon HM, Beamis JF: Tracheobronchial amyloidosis: the Boston University experience from 1984 to 1999. Medicine (Baltimore) 2000, 79:69‑79. 20. Flemming AF, Fairfax AJ, Arnold AG: Treatment of endobronchial amyloidosis by intermittent by intermittent bronchoscopic resection. Br J Dis Chest 1980, 74:183‑188. 21. Fukumura M, Mieno T, Suzuki T: Primary diffuse tracheobronchial amyloidosis treated by bronchoscopic Nd-YAG laser irradiation. Jpn J Med 1990, 29:620‑622. 22. Pecora JL, Sambursky JS, Vargha F: Radiation therapy in amyloidosis of the eyelid and conjunctiva: a case report. Ann Ophtalmol 1982, 14:194‑196. 23. Kurrus JA, Hayes JK, Hoidal JR: Radiation therapy for tracheobronchial amyloidosis. 1998, 114:1489‑1492.5777 просмотров
Поделиться ссылкой с друзьями ВКонтакте Одноклассники
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.

 Катрен Стиль
Катрен Стиль
зарегистрированным пользователям