
Внезапная потеря сознания и судороги у младенца
О жестоком обращении и его последствиях для 3‑месячного ребенка
По материалам: Sudden onset unresponsiveness and seizure in an infant — don»t forget battered baby syndrome!
Mandal A., Singh A., Sahi P. K.
Open Journal of Clinical & Medical Case Reports 2017; 1269
За медицинской помощью обратились родители трехмесячного мальчика в связи с внезапным нарушением сознания и патологическими движениями правых конечностей. В момент появления симптомов родителей рядом не было, мальчика в бессознательном состоянии обнаружила домработница: со слов, ранее здоровый малыш без видимых причин перестал реагировать на голос, не открывал глаза, не плакал и не шевелился.
Дыхание ребенка было слабым и поверхностным, женщина попыталась дать ему подышать горячим водяным паром, вследствие чего мальчик дополнительно получил ожог щеки. В анамнезе не было указаний на перенесенную лихорадку, какую‑либо сыпь, кашель, удушье во время кормления или другие нарушения дыхания, падение или другие травмы, чрезмерный крик, рвоту, частый жидкий стул, кровотечения любой локализации. Пациент был вторым ребенком в семье, роды путем планового кесарева сечения, вес при рождении 3500 г. Какой‑либо перинатальной патологии не было. Ребенок находился на грудном вскармливании, вакцинирован в соответствии с календарем прививок. Родители не были кровными родственниками, старшая сестра пациента здорова, случаев внезапной детской смерти в семье не было.
При поступлении состояние ребенка соответствовало умеренной коме, по модифицированной шкале комы Глазго для детей — 8 баллов: открывание глаз — 2 балла (как реакция на боль), речевая реакция — 3 балла (при плаче успокаивается, но ненадолго, стонет), двигательная реакция — 3 балла (патологическое сгибание в ответ на болевое раздражение, декортикация).
При осмотре: дыхательные движения слабые, дыхание поверхностное, очаговые клонические судороги правой руки, кожные покровы бледные, желтушности, сыпей, признаков кровотечения нет. Следов физического воздействия не обнаружено, кроме поверхностного ожога правой щеки 3 × 4 см (рис. 1а).
Антропометрия: вес 5,1 кг, рост 56 см, окружность головы 39 см. При неврологическом обследовании выявлены выбухание и пульсация переднего родничка и снижение силы и амплитуды движений правой ноги и руки, признаков поражения черепных нервов не обнаружено. При физикальном обследовании других органов и систем патологических изменений не выявлено. Начата интенсивная терапия в необходимом объеме, судороги купированы болюсным введением фенобарбитала 20 мг/кг.
При лабораторном обследовании обнаружена анемия (гемоглобин 74 г/л); остальные показатели общего анализа крови, коагулограмма, анализы газов крови, электролитов сыворотки, функциональной активности печени и почек были в пределах нормы. При осмотре глазного дна описана гиперемия дисков зрительных нервов и кровоизлияния в сетчатку (рис. 1с и 1d). При рентгенологическом исследовании патологических изменений обнаружено не было, однако при проведении компьютерной томографии головного мозга и черепа без контраста выявлена субдуральная гематома в левой лобно-теменной области (рис. 1b).
Проведена экстренная операция по удалению гематомы с сопроводительной терапией в полном объеме, послеоперационный период протекал без осложнений.
На основании полученных данных был заподозрен случай жестокого обращения с ребенком. После сообщения в надзорные органы и проведенной беседы домработница призналась в насилии над ребенком. Последовавшая психиатрическая экспертиза выявила у неё тяжелую депрессию в связи с семейными обстоятельствами. Была также опрошена и обследована старшая сестра пострадавшего малыша, но каких‑либо признаков насилия над ней установлено не было.
Через год после оперативного вмешательства ребенок практически здоров, каких‑либо проявлений эпилептической активности или нарушений развития не выявлено.
Обсуждение
Термин «синдром избитого ребенка» был введен Кемпом и соавт. в начале 60‑х [1], более поздние синонимы и сходные понятия: синдром детского сотрясения, синдром встряхнутого ребенка, синдром Каффи, травма в результате жестокого обращения. Все перечисленные состояния возникают в результате действий взрослого, часто — того, кто должен осуществлять уход за ребенком [2].
К понятию «жестокое обращение с детьми» относятся все формы насилия, в том числе сексуального и/или психологического, пренебрежения, коммерческой или иной эксплуатации, которые угрожают жизни и/или достоинству ребенка или приводят к физическому и/или моральному ущербу, затрудняют физическое и/или психоэмоциональное развитие [3].
По оценке Всемирной организации здравоохранения (ВОЗ), до 40 млн детей в мире ежегодно подвергаются насилию либо пренебрежительному отношению [4]. Физическое воздействие составляет примерно 70 % случаев жестокого обращения с детьми [5].
Последствия не ограничиваются только непосредственными физическими страданиями, психоэмоциональная травма может сохраняться в течение жизни, влияя на когнитивную деятельность и поведение [6]. Физическое насилие как возможную причину травм следует подозревать у всех педиатрических пациентов, поступающих для оказания медицинской помощи с настораживающими жалобами и симптомами [7].
Предполагаемая частота случаев жестокого обращения с детьми, поступающими в отделения неотложной помощи в США, составляет около 2–10 %, однако только о половине из них персонал сообщает в правоохранительные органы [8].
В настоящей статье авторы сообщают о внезапной потере сознания и судорогах у младенца, впоследствии распознанных как случай синдрома избитого ребенка.
Черепно-мозговая травма (ЧМТ) — основная причина гибели детей при физическом воздействии — может развиваться при прямом контакте головы с твердым предметом либо при интенсивном встряхивании ребенка («синдром детского сотрясения»). При непосредственном механическом воздействии обычно развивается ушиб головного мозга [9], субдуральные гематомы у детей могут возникать при хлыстовых травмах шеи и синдроме детского сотрясения [10], как в описанном случае. Смертность при ЧМТ у детей составляет от 10 % до 27 % [6], в представленном случае пациент выжил благодаря ранней диагностике и экстренному хирургическому вмешательству. Авторы подчеркивают важность качественного офтальмологического обследования при подозрении на синдром детского сотрясения.
Вместе с тем, случаи жестокого обращения с детьми, требующие оказания медицинской помощи в условиях стационара, представляют собой только вершину айсберга. Выявление и ведение массы остальных случаев — одна из сложных задач педиатрической службы, при этом отношение педиатров к данной проблеме варьирует в широких пределах [11]. Американской академией педиатрии опубликованы рекомендации по выявлению случаев жестокого обращения с детьми [6]. Согласно им, следует заподозрить насилие над ребенком в следующих ситуациях:
- полное отсутствие или невнятное объяснение взрослым происхождения травм у ребенка;
- отрицание наличия травм у ребенка с очевидной травмой;
- изменение деталей в объяснениях при повторном опросе;
- пояснение не соответствует характеру, вероятному времени получения и тяжести травмы и/или физическим возможностям ребенка;
- необъяснимая задержка при обращении за медицинской помощью;
- значительная разница в объяснениях происхождения травмы у нескольких свидетелей.
Результаты обследования, позволяющие заподозрить жестокое обращение с детьми:
- любая травма у младенцев;
- травмы нескольких органов или частей тела;
- травмы на разных этапах заживления;
- узорчатые ссадины, повторяющие очертания предмета, которым была нанесена травма;
- необычная локализация повреждений мягких тканей, не характерная для случайных травм, например, на шее, над плечами, травмы ушей;
- необъяснимые тяжелые травмы;
- данные об отсутствии надлежащего надзора за детьми.
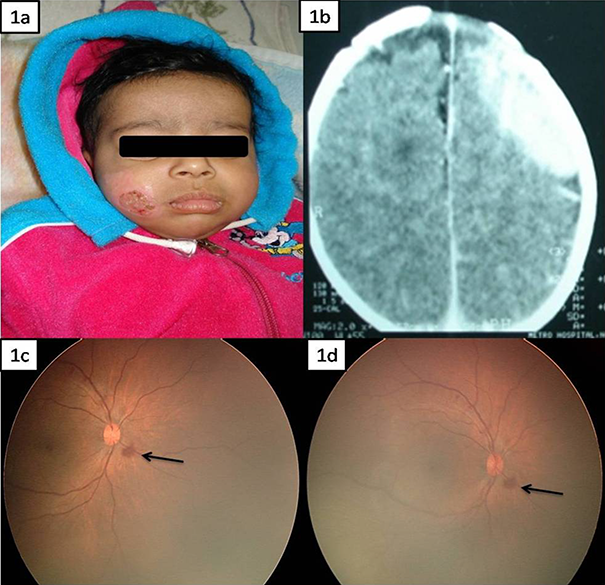
Рис. 1. а) Фотография мальчика, виден ожог правой щеки; b) компьютерная томограмма головного мозга и черепа без контрастирования, видна субдуральная гематома левой лобно-теменной области; с) глазное дно правого глаза, стрелкой отмечено кровоизлияние в сетчатку; d) глазное дно левого глаза, стрелкой отмечено кровоизлияние в сетчатку.
В описанном случае ожог щеки в сочетании с неправдоподобной историей дал возможность заподозрить факт жестокого обращения.
В подобных случаях педиатру следует действовать в интересах ребенка в соответствии с законодательством, при этом по возможности документально фиксировать и аргументировать свои действия. Рекомендуется принять меры по обеспечению безопасности ребенка, при необходимости — госпитализировать на стационарное лечение, обратиться в органы соцзащиты, если родители препятствуют оказанию помощи или существует угроза для других детей. Важность активных действий невозможно переоценить, так как после выписки из лечебного учреждения или приема педиатра большинство детей страдает от повторных случаев жестокого обращения [2].
Про информированное согласие — в статье ни слова.
26 октября 2017
Текст: Автор перевода: Егор Баторов
Фото: www.istockphoto.com
Выпуск: №165, октябрь 2017Источник: <a href="http://jclinmedcasereports.com/articles/OJCMCR-1269">www.jclinmedcasereports.com/articles/OJCMCR-1269</a>
5236 просмотров
5236 просмотров
Поделиться ссылкой с друзьями ВКонтакте Одноклассники
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.

 Катрен Стиль
Катрен Стиль

зарегистрированным пользователям