Нетривиальная причина одышки
Испанка 37 лет без примечательного анамнеза поступила к нам в стационар с жалобами на одышку, возникшую неделю назад и резко усилившуюся несколько дней назад.
Автор перевода: Александра Варшал
По материалам Koo et al.: Chylous effusion presenting in a
Испанка 37 лет без примечательного анамнеза поступила в стационар с жалобами на одышку, возникшую неделю назад и резко усилившуюся несколько дней назад. Она утверждала, что подкладывает под голову 2 подушки, чтобы нормально дышать в положении лежа. Также пациентка сказала, что перестала ходить на работу, так как даже двухминутная ходьба в расслабленном темпе вызывала у нее приступ одышки, которая затем уменьшалась в покое. Пациентка также предъявляла жалобу на непродуктивный кашель, который появился за 2 дня до обращения. Она отрицала травмы, боль в груди, сердцебиение, тошноту и рвоту, диарею, абдоминальные боли и лихорадку. При осмотре выявлены отеки нижних конечностей, появившиеся, со слов пациентки, месяц назад.
До госпитализации пациентка не принимала никаких медикаментов. Она припомнила, что ее семейный доктор, к которому она обращалась последний раз 9 лет назад, предполагал у нее гипотиреоз, но обследование по этому поводу не проводилось. Больная отрицала курение, употребление алкоголя и наркотических веществ.
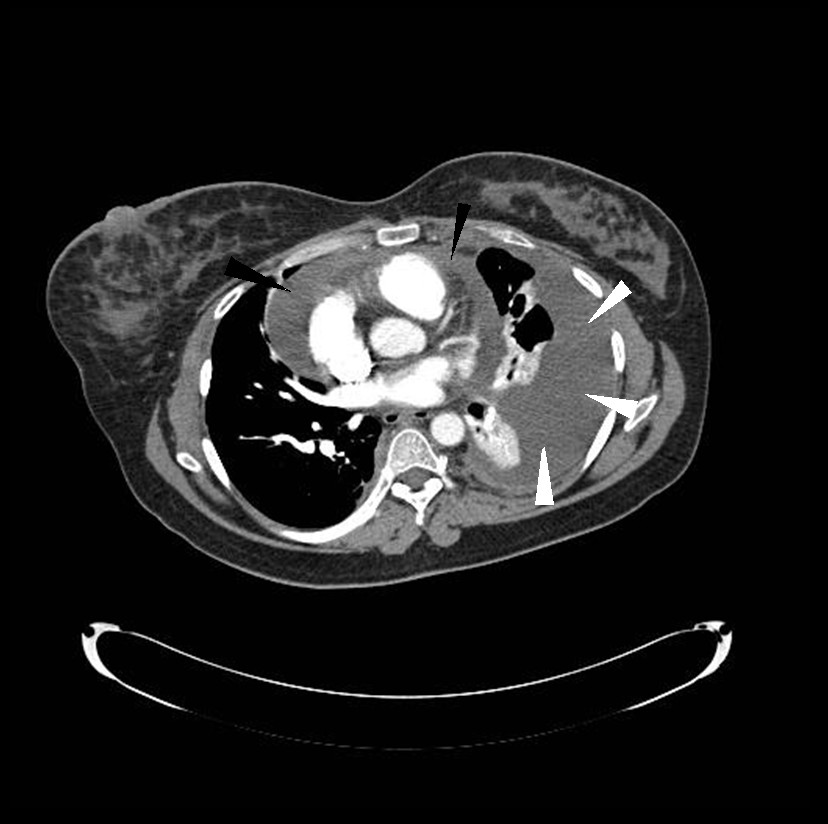 Компьютерная томографическая ангиография грудной клетки в первый день госпитализации. Белая стрелка указывает на плевральный выпот слева с компрессионным ателектазом левого легкого, черная стрелка указывает на перикардиальный выпот
Компьютерная томографическая ангиография грудной клетки в первый день госпитализации. Белая стрелка указывает на плевральный выпот слева с компрессионным ателектазом левого легкого, черная стрелка указывает на перикардиальный выпотПри поступлении: тучная, бледная женщина в состоянии средней степени тяжести из-за одышки, одышка не мешает говорить полными предложениями. Оральная температура — 36,8 °C, ЧСС — от 81 до 93 ударов в минуту, систолическое АД от 140 до 173 мм рт. ст., диастолическое — от 94 до 121 мм рт. ст., ЧДД в покое — от 18 до 22 ударов в минуту, сатурация крови кислородом при пульсоксиметрии — 86%, при оксигенотерапии через маску сатурация повышалась до 92%. Область щитовидной железы при пальпации без особенностей, лимфоаденопатии нет. В нижней части левого легкого обнаружено притупление перкуторного звука, ослабление голосового дрожания и везикулярного дыхания. Правое легкое — без признаков патологии. При аускультации сердца никаких шумов и нарушений ритма выявлено не было, однако сердечные тоны были приглушены. При осмотре живота признаков асцита и опухолевидных образований не обнаружено. Голени и стопы отечны.
На ЭКГ — снижение вольтажа во всех отведениях без какой-либо другой патологии. Рентгенография грудной клетки выявила увеличение тени сердца и двусторонний плевральный выпот, больше слева. КТ-ангиография грудной клетки показала отсутствие тромбоэмболии и подтвердила наличие большого плеврального выпота слева и компрессионного ателектаза левого легкого, а также небольшое количество выпота в перикардиальной сумке (рис. 1)
Данные лабораторных анализов при поступлении:
Показатели ОАК в норме. В биохимическом анализе крови следующие отклонения:
альбумин — 33 г/л (норма
триглицериды — 2,10 ммоль/л (норма <1,70 ммоль/л) при нормальном холестерине;
ЛПВП — 0,65 ммоль/л (норма >1,01 ммоль/л);
креатинин — 124 ммоль/л (норма
тропонин T — 0,02 мг/л (норма <0,01 мг/л);
ЛДГ — 302 Ед/л (норма
предсердный натрийуретический пептид — 1325 нг/л (норма
Анализ мочи был примечателен умеренно выраженной протеинурией.
Учитывая жалобы пациентки на слабость, мы проверили ТТГ и T4. ТТГ был значительно повышен: 181,90 мЕд/л (норма
На второй день госпитализации больной был проведен торакоцентез, в ходе которого эвакуирована мутная желтая жидкость (рисунок 2), в ней: лейкоциты — 129 × 109/л (23% нейтрофилы, 23% лимфоциты, 54% моноциты); ЛДГ — 170 Ед/л (ЛДГ плазмы/ЛДГ пунктата = 0,56; белок — 56 г/л, (белок плазмы/белок пунктата = 0,8); альбумин — 28 г/л; холестерин — 2,10 ммоль/л (в 2 раза меньше, чем в плазме); триглицериды — 4,99 ммоль/л (в 2,4 раза больше, чем в плазме). Эти находки свидетельствовали об экссудативном хилезном выпоте. На четвертый день госпитализации больной был установлен дренаж в плевральную полость. Повторная КТ грудной клетки после дренирования была проведена на
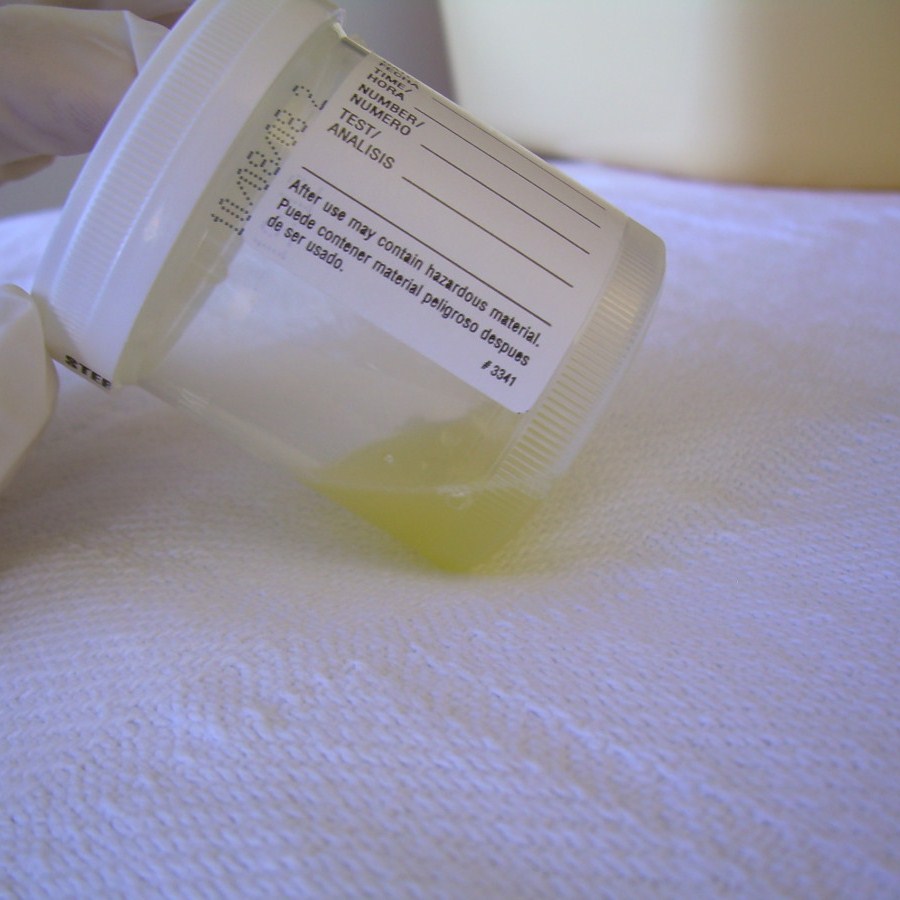 Рисунок 2. Хилезный плевральный выпот.
Рисунок 2. Хилезный плевральный выпот. Для выяснения этиологии хилезного выпота и обнаружения возможной травмы грудного протока на следующий день пациентке провели сцинтиграфию лимфатической системы.
Контраст по лимфатическим сосудам распространялся нормально и никаких утечек замечено не было.
Для коррекции гипотиреоза больная начала принимать левотироксин, начиная с дозировки 100 мкг, постепенно наращивая дозу до 150 мкг. Также ей была назначена диета с низким содержанием жиров. В следующие дни количество отделяемого по дренажной трубке прогрессивно уменьшалось (рисунок 3), и субъективно уменьшились слабость и одышка. АТ к пероксидазе щитовидной железы были повышены — 97,1 МЕ/мл (норма <40 МЕ/мл), что свидетельствовало об аутоиммунном тиреоидите. В удовлетворительном состоянии больную выписали домой на
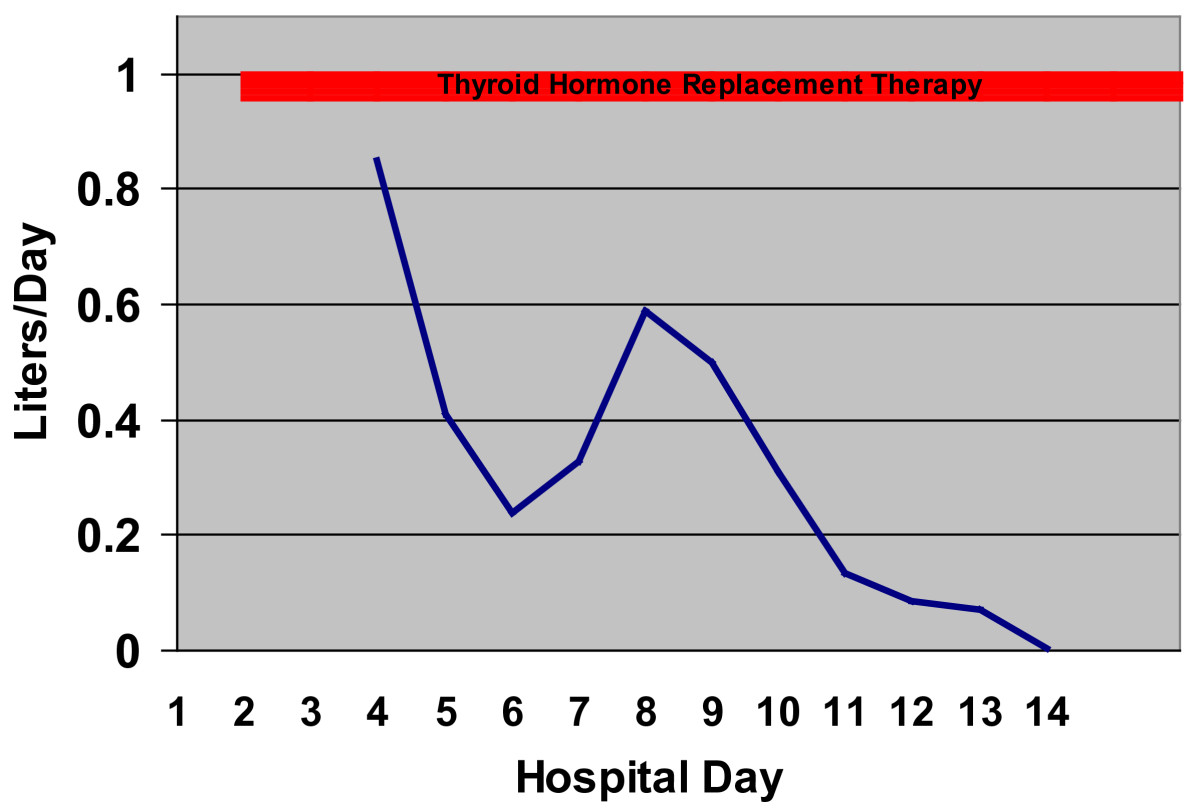 Рисунок 3. График. Отделяемое из плевральной полости (в литрах). Красная линия — проведение заместительной терапии.
Рисунок 3. График. Отделяемое из плевральной полости (в литрах). Красная линия — проведение заместительной терапии.
При наблюдении пациентки через 2 и 3 месяца: состояние значительно улучшилось, уменьшилась усталость, и женщина вышла на работу. Уровень ТТГ пришел в норму, Последующие рентгенологические и КТ-исследования грудной клетки через 2, 3 и 6 месяцев показали практически полное разрешение левостороннего плеврального выпота и полное разрешение перикардиального выпота. Уплотнение в области диафрагмы, выявленное ранее при КТ, осталось неизменным. Через год плеврит не рецидивировал и признаков какой-либо злокачественной опухоли не обнаружено.
Обсуждение
Гипотиреоз — патология распространенная, и его частота увеличивается с возрастом. Для больных гипотиреозом типично субклиническое течение, однако, оставаясь без лечения, гипотиреоз может стать явным. Клинически выраженный гипотиреоз встречается у 0,3% популяции, а субклинические формы — у 4,3% [1].
Хилоторакс и хилезный плевральный выпот — довольно редкое явление. Среди 809 пациентов районной больницы, которым проводили торакоцентез, только у 3% был хилоторакс [3]. Выпот можно считать хилезным, если в нем выявляются хиломикроны или, как в нашем случае, повышен уровень триглицеридов — более 1,24 ммоль/л [4]. Однако при псевдохилотораксе (осложнение туберкулеза или ревматоидного артрита) и у пациентов с высоким уровнем триглицеридов в плазме крови также могут быть плевральные выпоты с высоким содержанием триглицеридов. Чтобы исключить эти два состояния, необходимо, чтобы соотношение триглицеридов в экссудате и крови было больше 1, а соотношение холестерина экссудата и холестерина крови — менее 1. [5]. Agrawal и Sahn собрали данные о 384 больных с хилотораксом [6]. Самой частой причиной хилоторакса явилась хирургическая травма (38% больных), затем шли опухоли (32%), разнообразные другие причины: саркоидоз, цирроз, застойная сердечная недостаточность, туберкулез, амилоидоз (18%), идиопатический хилоторакс (10%), нехирургическая травма (2%) [6]. Среди опухолей, которые могут осложняться хилотораксом, первое место занимает лимфома (75% случаев), которая обтурирует грудной проток или другие отделы лимфатической системы и приводит тем самым к их разрыву [6].
Насколько нам известно, только один случай, подобный нашему, был описан в англоязычной медицинской литературе: у взрослого пациента хилоторакс был вызван гипотиреозом. Kollef [2] описал
Как патогенетически связан гипотиреоз с хилотораксом у взрослых пациентов, остается не ясным. Возможно, способность гормонов щитовидной железы регулировать жировой обмен [7] может напрямую влиять на формирование хилуса[2]. Этот механизм не объясняет, впрочем, почему при обильном хилезном выпоте у нашей пациентки лишь немного повышен уровень триглицеридов в плазме крови. Альтернативную гипотезу предложили Kessel и коллеги [8] для детей с врожденным гипотиреозом и хилезными экссудатами. По их версии, тиреоидные гормоны могут регулировать и способствовать формированию и рассасыванию хилоторакса через влияние на адренергические рецепторы легких и лимфатической системы [8].
Мы пытались найти альтернативные причины хилоторакса у нашей пациентки. Чтобы исключить травмы грудного протока, мы провели сцинтиграфию лимфатической системы и не выявили никакой патологии. Для исключения онкологии мы провели больной КТ — кроме неспецифической находки между ножками диафрагмы, ничего подозрительного найдено не было. Более того, никаких признаков злокачественного процесса не было найдено и через год. Признаков других заболеваний, которые могли бы вызвать хилоторакс, мы не нашли. Единственной зримой причиной хилоторакса мог стать выраженный гипотиреоз, диагностированный у пациентки. Хотя мы до сих пор не можем исключить возможность спонтанного хилоторакса, несвязанного с гипотиреозом, заместительная терапия последнего привела к разрешению хилезного экссудата, так же, как и в случае, описанном Kolef [2].
Заключение
Мы описали первый случай хилоторакса, связанного с гипотиреозом и отвечающего на заместительную терапию без предшествующего онкологического анамнеза. Хотя патогенез этой связи не ясен, клиницисты должны иметь в виду, что гипотиреоз может приводить к развитию хилезного выпота в плевру.
Пациент о своем заболевании
Мне было страшно. Первое, что я подумала: «Неужели я умираю?» Когда я поняла, что болезнь не собирается убивать меня, я была на седьмом небе от счастья. Я была счастлива узнать, что это моя щитовидная железа, а не рак.
Пациент дал письменное согласие на публикацию своего случая. Копия письменного согласия находится у главного редактора журнала (JOURNAL OF MEDICAL CASE REPORTS).
1. Hollowell JG, Staehling NW, Flanders WD, Hannon WH, Gunter EW, Spencer CA, Braverman LE: Serum TSH, T(4), and thyroid antibodies in the United States population (1988 to 1994): National Health and Nutrition Examination Survey (NHANES III). J Clin Endocrinol Metab 2002,
2. Kollef MH: Recalcitrant chylothorax and chylous ascites associated with hypothyroidism. Mil Med 1993,
3. Romero S, Martín C, Hernández L, Verdú CJ, Trigo C, Pérez-Mateo M, Alemany L: Chylothorax in cirrhosis of the liver: analysis of its frequency and clinical characteristics. Chest 1998,
4. Staats BA, Ellefson RD, Budahn LL, Dines DE, Prakash UB, Offord K: The lipoprotein profile of chylous and nonchylous pleural effusions. Mayo Clin Proc 1980,
5. Romero S: Nontraumatic chylothorax. Curr Opin Pulmon Med 2000,
6. Agrawal V, Sahn S: Lipid pleural effusions. Am J Med Sci 2008,
7. O’Brien T, Dinneen SF, O’Brien PC, et al: Hyperlipidemia in patients with primary and secondary hypothyroidism. Mayo Clin Proc 1993,
8. Kessel I, Makhoul IR, Sujov P: Congenital hypothyroidism and nonimmune hydrops fetalis: associated? Pediatrics 1999, 103:e9.
2485 просмотров
Поделиться ссылкой с друзьями ВКонтакте Одноклассники
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.

 Катрен Стиль
Катрен Стиль.png)


зарегистрированным пользователям